Número atual: 25(1) - Março 2025
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Aspectos clínicos e preditores associados à falha de extubação em uti pediátrica
Clinical aspects and predictors associated with extubation failure in a pediatric intensive care unit
Verônica Almeida Silva; Mariana Simões Ferreira
DOI:10.31365/issn.2595-1769.v25i1p34-41
Rede Mário Gatti de Urgência, Emergência e Hospitalar, Terapia Intensiva Pediátrica Campinas - São Paulo - Brasil
Endereço para correspondência:
Instituição: Rede Mário Gatti de Urgência, Emergência e Hospitalar, Terapia Intensiva Pediátrica Campinas - São Paulo - Brasil.
Recebido em: 10/04/2023
Aprovado em: 07/09/2024
Resumo
OBJETIVO: Identificar os principais preditivos associados à falha de extubação de lactantes e crianças extubadas eletivamente em unidade de terapia intensiva pediátrica.
MÉTODO: Estudo quantitativo, transversal e retrospectivo, de natureza descritiva e analítica. A coleta de dados foi realizada a partir de um banco de dados secundário do serviço de Fisioterapia local. O estudo foi aprovado pelo Comitê de Ética em Pesquisa da instituição.
RESULTADOS: Foram incluídos 78 pacientes, com mediana de idade de 4,71 meses, em sua maioria do sexo masculino (52,6%). A taxa de falha de extubação na amostra estudada correspondeu a 21,8%, sendo o estridor laríngeo o fator mais frequente, com registro em 64% dos casos de falha.
CONCLUSÃO: Os participantes que utilizaram a modalidade Ventilação Mandatória Intermitente Sincronizada apresentaram frequência de falha de extubação significativamente maior quando comparados aos que foram ventilados em ventilação controlada a pressão (p=0.037). Não houve diferença estatística entre os grupos considerando a idade, tempo de ventilação mecânica invasiva e o não cumprimento do protocolo de extubação.
Palavras-chave: Unidades de Terapia Intensiva Pediátrica. Respiração artificial. Pediatria. Extubação. Fatores de Risco. Laringite.
Abstract
OBJECTIVE: To identify the main predictors associated with extubation failure in infants and children electively extubated in a pediatric intensive care unit.
METHOD: Quantitative, cross-sectional and retrospective study of descriptive and analytical nature. Data collection was performed from a secondary database of the local Physical Therapy service. The study was approved by the Research Ethics Committee of the institution.
RESULTS: We included 78 patients, with a median age of 4.71 months, mostly males (52.6%). The extubation failure rate in the sample studied corresponded to 21.8%, with laryngeal stridor being the most frequent factor, recorded in 64% of the failure cases.
CONCLUSION: The participants who used the Synchronized Intermittent Mandatory Ventilation modality presented a significantly higher frequency of extubation failure when compared to those who were ventilated in pressure controlled ventilation (p=0.037). There was no statistical difference between the groups considering age, time of invasive mechanical ventilation, and non-compliance with the extubation protocol.
Keywords: Pediatric Intensive Care Units. Respiration, Artificial. Pediatrics. Extubation. Risk Factors. Laryngitis.
INTRODUÇÃO
A ventilação mecânica invasiva (VMI) é um dos recursos terapêuticos mais empregados e de alta prevalência dentro da unidade de terapia intensiva (UTI), sendo um método importante de suporte que tem auxiliado para a sobrevida de crianças.1
Apesar dos benefícios da ventilação mecânica invasiva em crianças com insuficiência respiratória, o procedimento está associado a uma série de efeitos adversos, como lesão de via aérea, lesão induzida pela ventilação mecânica, infecções pulmonares, instabilidade cardiovascular e dependência de sedativos.2-3
Para minimizar os riscos de complicações, é fundamental reduzir o tempo de VMI e interrompê-la o mais precocemente possível, tão logo a criança consiga manter a respiração espontânea e realizar trocas gasosas adequadas com o mínimo de trabalho respiratório, resolvida a causa que levou à intubação, com parâmetros ventilatórios baixos, estabilidade hemodinâmica e ausência de alterações hidroeletrolíticos.4
O momento para retirada da VMI varia de acordo com o estado clínico, cardiorrespiratório, neurológico e hemodinâmico do paciente. Segundo Bacci et al., determinar o tempo ideal da extubação em pediatria continua sendo um desafio, pois não há evidências fortes de método eficaz e padronizado para o desmame da VMI.5-6
De acordo com a última atualização das Diretrizes Brasileiras de Ventilação Mecânica, a falha de extubação é definida como a necessidade de retorno da cânula orotraqueal (COT) em um período de até 48 horas após sua remoção. As principais causas de falhas de extubação citadas na literatura são estridor laríngeo, laringite, atelectasia, sepse e insuficiência ventilatória.7-8
Ainda que as causas sejam multifatoriais, estudos têm mostrado que a idade e o tempo de VMI são importantes fatores de risco associados à falha de extubação em pediatria. Quanto menor a idade da criança e maior tempo de VMI, há o aumento de risco para falha de extubação.9
A falha de extubação também está associada a maiores taxas de morbimortalidades, riscos e complicações clínicas. Em vista disso, é importante identificar e monitorizar os preditores a ela relacionados, visando otimizar o desfecho clínico. Estudos em pediatria mostram que os índices de falha de extubação variam entre 16 e 22%, a depender das características da população e do local do serviço.2,10
Tendo em vista as repercussões negativas que a falha de extubação causa, acarretando danos não só ao paciente, mas custos elevados para o tratamento, é importante conhecer a ocorrência de tais eventos, as causas e seus possíveis fatores preditivos. Sendo assim, estudos que busquem analisar esses desfechos se tornam ferramentas para o delineamento de estratégias para minimizar os fatores de risco associados à falha de extubação . Por essa razão, o objetivo do estudo foi identificar os principais preditivos associados à falha de extubação de lactantes e crianças extubadas eletivamente em UTI.
MÉTODOS
Trata-se de um estudo quantitativo, transversal e retrospectivo, de natureza descritiva e analítica, em que foram avaliados os preditivos de falha de extubação em crianças ventiladas mecanicamente por pelo menos 24 horas em unidade de terapia intensiva pediátrica, entre 1º de março e 31 de agosto de 2022.
A pesquisa foi realizada na Unidade de Terapia Intensiva Pediátrica (UTI-P) do Hospital Municipal Dr. Mário Gatti (HMMG), em Campinas-SP. A população do estudo foi composta por crianças de ambos os sexos, com idade entre 29 dias e 16 anos, submetidas à ventilação mecânica invasiva através da COT, em um período igual ou superior a 24 horas, e submetidas à primeira extubação. Foram excluídos os portadores de doenças neurológicas, anomalias congênitas de vias aéreas superiores, os que evoluíram para traqueostomia antes da primeira extubação, os que apresentaram extubação acidental e pacientes que foram a óbito antes da extubação.
Foram coletados dados sobre idade, sexo, hipótese diagnóstica, data da internação em UTI-P, tempo de permanência em VMI, modalidades ventilatórias precedentes à extubação, uso de ventilação não invasiva (VNI) pós-extubação, uso do protocolo institucional de extubação, uso de cânulas com balonete (cuff), falha/sucesso de extubação e, em caso de falha, a causa da necessidade de reintubação.
Este projeto foi aprovado pelo Comitê de Ética em Pesquisa (CEP) da instituição, sob o parecer CAAE 57373122.0.0000.5453.
Os dados foram tabulados e processados no software SPSS 21.0. A análise descritiva foi feita por meio do teste Qui-quadrado ou teste exato de Fisher, dependendo do quantitativo dos grupos avaliados. A análise das variáveis numéricas foi realizada pelo teste de Mann-Whitney, devido à distribuição não normal dos dados. A associação das variáveis foi avaliada pelo coeficiente de correlação de Spearman. Considerou-se significância estatística quando p<0,05.
RESULTADOS
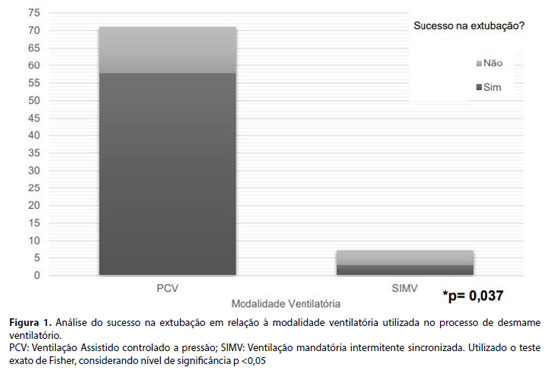
A amostra inicial constituiu-se de 82 participantes, dos quais quatro foram excluídos: um por extubação acidental e três por patologias neurológicas. Sendo assim, a amostra final foi de 78 participantes. A Figura 1 mostra o dimensionamento desses pacientes.
A caracterização da amostra considerando idade, sexo, tempo de ventilação e tempo de internação em UTI está apresentada na Tabela 1. Os pacientes incluídos foram, em sua maioria, do sexo masculino (52,6%), com mediana de idade de 4.71 meses. Em relação ao tempo de permanência em VMI, a mediana foi de 6,5 dias, enquanto a mediana de tempo de internação em UTI foi de 12 dias. A taxa de falha de extubação na amostra estudada foi de 21,8%. Não houve diferença estatística significativa entre o sexo dos participantes.
Do total da amostra, 91% apresentaram patologia respiratória como motivo de internação na UTI, prevalecendo o diagnóstico de bronquiolite (64,1%), seguido de pneumonia (21,8%), asma (5,1%), diarreia aguda (2,6%), coqueluche (1,3%), politrauma (1,3%), laringite (1,3%), sepse (1,3%) e acidente por animal peçonhento (1,3%). Todas as crianças foram submetidas à intubação orotraqueal, sendo que 50% da amostra utilizou cânula orotraqueal (COT) com diâmetro igual a 3,5 mm; 21,8% da amostra com diâmetro igual a 4,0 mm; 14,1%, 4,5 mm; 10,3% diâmetro de 3,0 mm; e 1,3%, diâmetros de 5,5, 6,0 e 6,5 mm cada. Destas, 67,9% utilizaram COT com balonete. Nos dados coletados, não havia descrição sobre a pressão de insuflação do mesmo.
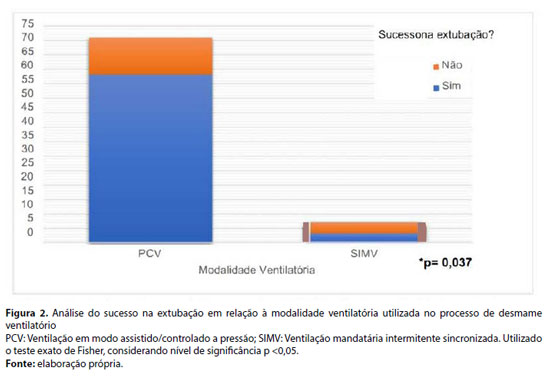
As modalidades ventilatórias utilizadas após a intubação traqueal foram os modos assistido controlado a pressão (PCV), correspondendo (91%) da amostra, e ventilação mandatória intermitente sincronizada (SIMV) (9%). Os participantes que utilizaram a modalidade SIMV apresentaram a frequência de falha de extubação significantemente maior quando comparados aos que foram ventilados em PCV (p=0.037). A Figura 2 aponta a distribuição das modalidades ventilatórias, considerando a frequência de falha de extubação.
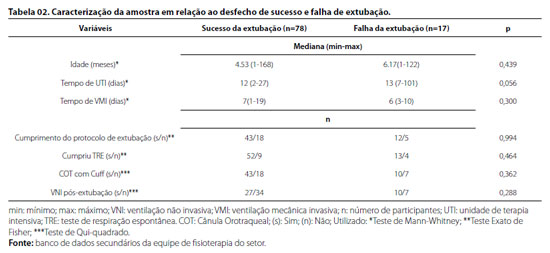
A Tabela 2 apresenta a comparação entre os grupos que apresentaram sucesso e falha de extubação, considerando as variáveis idade, tempo de VMI, tempo de internação em UTI, cumprimento do protocolo de extubação, utilização do teste de respiração espontânea (TRE), necessidade de VNI após extubação e utilização de COT com ou sem cuff. Essas variáveis não apresentaram diferença estatística entre os grupos.
A utilização do protocolo de extubação institucional ocorreu em 70,51% da amostra total. O protocolo tem por finalidade avaliar a possibilidade de extubação, e é composto pelos seguintes critérios: ausência de novos infiltrados na radiografia de tórax; presença de drive respiratório; realização do teste de respiração espontânea com FiO2 ≤ 50%; Pressão Expiratória Final Positiva (PEEP) ≤ 05 cmH20; pressão suporte ≤ 15 cmH20; ausência de sedação contínua por pelo menos 6 horas, com um nível de consciência adequado; sem uso de bloqueador neuromuscular nas últimas 24 horas; dieta pausada há pelo menos 6 horas; sem alterações hidroeletrolíticas corrigíveis; gasometria arterial sem alteração de pH, pCO2 ≤ 50 mmHg e pO2 ≥ 80 mmHg; estabilidade hemodinâmica, hemoglobina ≥ 8 g/dL.
Dos itens avaliados neste protocolo, 11,56% não cumpriram o tempo previsto para (TRE); 10,26% da amostra não cumpriu o tempo preconizado para suspensão de sedação; e 7,69% não pausaram a dieta em tempo previsto antes da extubação. Com relação ao uso da ventilação não invasiva (VNI) pós-extubação, 37 crianças (47,4%) utilizaram VNI, das quais 10 falharam na extubação.
A falha de extubação ocorreu em 17 dos 78 participantes, totalizando uma taxa de falha de 21,8%. Dentre as causas atribuídas à falha de extubação, o estridor laríngeo foi a mais frequente, com registro em 64,7% dos casos de falha, seguida de broncoespasmo (29,4%) e hipoventilação (5,8%).
O tempo de ventilação mecânica variou entre 1 e 19 dias, com mediana de 6.5 dias da amostra total, sem diferença estatística entre os grupos que apresentaram falha ou sucesso na extubação (mediana de 6,0 e 7,0 dias, respectivamente). Dos 17 pacientes que falharam na primeira tentativa de extubação, 13 foram extubados com sucesso na segunda tentativa, três necessitaram de traqueostomia e um evoluiu a óbito.
DISCUSSÃO
Na população pediátrica, a taxa de falha de extubação pode variar de 2 a 22%. Fatores como perfil dos pacientes e uso de protocolos padronizados de desmame ventilatório e de extubação influenciam nessa variação. Os resultados encontrados na literatura corroboram o presente estudo, em que a taxa de falha de extubação correspondeu a 21,8%.11
O estridor laríngeo foi a causa mais frequente associada à falha de extubação, correspondendo a 64,7% do total. A presença de estridor pós-extubação é considerada um sinal de obstrução de via aérea superior e, se associada a outros sinais de disfunção ventilatória, pode evoluir para falha na extubação e necessidade de reintubação. A frequente incidência de estridor laríngeo pós-extubação também foi observada em outros estudos com pacientes pediátricos.1 Laham et al. observaram que o estridor laríngeo foi a causa mais comum para a falha de extubação, com uma frequência de 22%.12 No estudo de Heubel e colaboradores, o estridor laríngeo foi o fator associado à falha de extubação com maior taxa, correspondendo a aproximadamente 57% dos casos.9 A inflamação na via aérea superior pode ser resultado de manobras de intubação inadequadas, lesões isquêmicas ou mecânicas, e compromete, principalmente, a região subglótica.13
Alguns estudos correlacionam o uso de COT com balonete em crianças pequenas à lesão laríngea e ao subsequente estridor pós-extubação, como relatado em 2020 por Veder et al. Os autores encontraram que o uso da cânula com balonete em crianças de 0 a 1 ano de idade foi associado ao desenvolvimento de estridor pós-extubação, enquanto não se encontrou associação para crianças de 1 a 8 anos.14 No entanto, Weiss e seus colaboradores, sobre a utilização da COT com balonete, demonstraram resultados diferentes, em que o uso da COT com balonete não tem relação com danos às vias aéreas quando o diâmetro da cânula for adequado e a pressão do balonete for mantida abaixo de 20mmHg.15 Shi et al. realizaram pesquisa sistemática da literatura em 2015, para identificar ensaios clínicos randomizados e estudos de coorte prospectivos que compararam o uso de COT com e sem balonete em crianças. Os autores demonstram que COT com balonete reduzem a necessidade de trocas de cânulas e não aumentam o risco de estridor pós-extubação, em comparação com COT sem balonete.16
Na população pediátrica, infelizmente não há um método com elevado grau de acurácia para predição ou prevenção do estridor laríngeo pós-extubação, o que torna o desfecho de difícil controle.17 A administração profilática de corticoides ainda é controversa. Em adultos, o uso profilático de esteroides é frequente. Fan et al. relataram, em metanálise, estudos exitosos que resultaram em queda nas taxas de estridor e reintubação nessa faixa etária.18 Anene et al. demonstraram, em estudo prospectivo, randomizado e duplo-cego, redução significativa na obstrução das vias aéreas superiores pós-extubação e reintubação em pacientes pediátricos de alto risco que receberam corticoide profilático. Em uma análise multivariada, Veder e colaboradores apontaram que o uso de corticoides pré-extubação mostrou-se tendência de significância nos pacientes que desenvolveram estridor. O estudo também considerou benefícios no uso do corticoide para as crianças que ficaram intubadas por mais de uma semana.19 No entanto, Khemani et al., em trabalho realizado na população pediátrica, não encontraram resultados que corroborem essa prática rotineiramente.20
No que diz respeito aos fatores de risco, não houve diferença na idade dos grupos que tiveram sucesso ou falha na extubação. Nossos achados estão de acordo com os encontrados por Khemani et al., mas contradizem vários outros estudos,10,21 nos quais se observou que as crianças que apresentaram falha de extubação possuíam menor idade quando comparadas às que tiveram sucesso. A hipótese que justificaria tal associação é atribuída, em grande parte, ao desenvolvimento anatômico e funcional do sistema respiratório da criança. Lactentes e crianças de baixa idade têm uma série de condições anatômicas e fisiológicas que são típicas da idade e contribuem para a expressão clínica do estridor, ou seja: maior compressão dinâmica da via aérea, calibre da via aérea mais estreito, resistência aumentada ao fluxo de ar, imaturidade do sistema de ventilação colateral, alta complacência e baixa elastância da caixa torácica, e menor predomínio de fibras diafragmáticas do tipo I. Esses são alguns fatores que influenciam a capacidade da criança de respirar de forma espontânea e podem contribuir para a falha de extubação e estridor pós-extubação.9
Em relação ao tempo de VMI, não verificamos sua influência na falha de extubação, uma vez que não houve diferença entre os grupos estudados. Embora nossos achados corroborem o verificado por Baisch et al.,1 a maioria dos estudos encontrou resultados opostos, isto é, o maior tempo de VMI foi associado aos casos de falha de extubação.10,17,18
Em nossa amostra, a maioria dos pacientes (70,5%) que realizaram protocolo de extubação obteve sucesso, o que corresponde ao achado em outros estudos.22 Bacci et al., em seu estudo tipo enquete prospectiva realizado no Brasil, aplicaram 146 questionários com o intuito de avaliar práticas de desmame e extubação. Os resultados indicaram que a maioria das UTI-P participantes (57,6%) aplicava protocolos de desmame e extubação, e o tempo de VMI foi um indicador registrado em todas as UTIs. Entretanto, em nossos resultados, não houve diferença estatística correlacionada com o uso de protocolo de extubação, falha de extubação e tempo de VMI.6
De modo geral, o método mais comum de desmame da VMI foi a aplicação do teste de respiração espontânea TRE, corroborando nossos achados.2,23 Muitos trabalhos falam da importância do TRE para predição de uma extubação bem-sucedida. Foronda et al. sugerem que uma avaliação diária para realização de TRE, quando as condições clínicas do paciente permitirem, reduz o tempo de ventilação mecânica em até um dia.3,23 Faustino et al. descreveram um valor preditivo positivo de 93% para sucesso na extubação após a realização do TRE.24 Ferreira et al. avaliaram 110 crianças em pós-operatório de cirurgia cardíaca e concluíram que o TRE é uma importante ferramenta de avaliação de prontidão à extubação traqueal. Também foi observado que os pacientes alocados no grupo intervenção (que realizaram o TRE) apresentaram maior sucesso de extubação traqueal e menor tempo de internação na UTI.25 Entretanto, considerando que boa parte das falhas ocorre por obstrução alta secundária a laringite pós-extubação, o TRE nem sempre seria capaz de prever estas falhas, conforme descrito por Nascimento et al.2
Como estratégia para garantir sucesso da extubação, a VNI é citada na literatura como opção de tratamento na UTI-P, tendo como principal indicação a insuficiência respiratória aguda e, em outras situações como, por exemplo, no período pós-extubação, hipoxemia, presença de sinais de desconforto respiratório e técnica de resgate diante de dispneia, taquipneia e utilização de musculatura acessória. Na presente amostra, 10 dos 17 pacientes que falharam na extubação utilizaram VNI. No entanto, a manutenção desta estratégia de ventilação em pacientes que não respondem ao tratamento aumenta o risco de complicações e a mortalidade. No estudo de Grande et al., a presença de taquipneia após duas horas de VNI apresentou 4,8 vezes mais chances de necessidade de IOT em até 48 horas. Todavia, é válido salientar que estudos randomizados com a população pediátrica ainda são escassos.26
É importante ressaltar que novas tecnologias, como a cânula nasal de alto fluxo, poderiam reduzir a falha de extubação em nossa amostra, uma vez que estudos prévios mostraram sua eficácia na prevenção de reintubação; esse recurso, entretanto, não está disponível na instituição.27 Quanto aos desfechos observados no presente estudo, verificamos que a falha de extubação foi associada à utilização da modalidade ventilatória SIMV. Esta modalidade de desmame ventilatório está cada vez mais em desuso, devido ao aumento da frequência de episódios de assincronia paciente-respirador.7
Tais resultados estão de acordo com os encontrados em outros estudos, como o realizado por Bonora et al. em 2018, visando avaliar a evolução e utilização das modalidades ventilatórias em unidade de cuidados intensivos pediátricos. Os autores observaram que a modalidade ventilatória mais utilizada foi a PCV.28 Boles e colaboradores, em um consenso sobre desmame da VMI, recomendam evitar a modalidade SIMV.29 Kabir et al. descreveram que a modalidade assistido-controlada (AC) facilita o desmame da ventilação mecânica e fornece volume corrente mais uniforme e com menor flutuação, quando comparado ao SIMV. Além disso, as crianças ventiladas em AC apresentaram menor frequência cardíaca, menor frequência respiratória e menor alteração da pressão arterial.30
O presente estudo apresentou limitações. Por se tratar de amostra de conveniência, delimitada pelo período sazonal do ano de 2022, consideramos a abrangência da amostra limitada. Além disso, trata-se de um estudo unicêntrico, que reflete a realidade do serviço avaliado. Sabemos que as características dos serviços que atendem à população pediátrica podem variar bastante. Assim sendo, mais estudos são necessários, sobretudo os de característica multicêntrica e longitudinal, para o acompanhamento mais preciso dos fatores que influenciam na falha de extubação na população pediátrica.
CONCLUSÃO
Com base nos resultados obtidos no presente estudo, pode-se concluir que a incidência de falha de extubação na unidade estudada é semelhante à já encontrada em outros estudos, com taxa de falha de 21,8%. A principal causa de falha de extubação foi a presença de estridor laríngeo pós-extubação. Outro fator relevante foi a associação da modalidade ventilatória SIMV com a falha de extubação. A idade, tempo de VMI e a não utilização do protocolo de extubação não constituíram fatores de risco para falha de extubação.
REFERÊNCIAS
1. Baisch SD, Wheeler WB, Kurachek SC, Cornfield DN. Extubation failure in pediatric intensive care incidence and outcomes. Pediatr Crit Care Med 2005;6:312.
2. Nascimento MS, Rebello CM, Vale LAPA, Santos E, Prado C. Teste de respiração espontânea na previsão de falha de extubação em população pediátrica. einstein. 2017;15(2):162-6.
3. Newth CJL, Venkataraman S, Willson DF, Meert KL, Dean RHJM, Pollack M, et al. Weaning and extubation readiness in pediatric patients. Pediatr Crit Care Med. 2009;10(1).
4. Costa ACO, Shettino RC, Ferreira SC. Fatores preditivos para falha de extubação e reintubação de recém-nascidos submetidos à ventilação pulmonar mecânica. Rev Bras Ter Intensiva. 2014;26(1):51-56.
5. Vetrugno L, Guadagnin GM, Brussa A, Orso D, Garofalo E, Bruni A, et al. Mechanical ventilation weaning issues can be counted on the fingers of just one hand: part 1. Vetrugno et al. Ultrasound J (2020) 12:9.
6. Bacci SLLS, Johnston C, Hattori WT, Pereira JM, Azevedo VMGO. Práticas de desmame da ventilação mecânica nas UTIs pediátricas e neonatais brasileiras: Weaning Survey-Brazil. J Bras Pneumol. 2020;46(4):e20190005.
7. Associação de Medicina Intensiva Brasileira (AMIB), Sociedade Brasileira de Pneumologia e Tisologia (SBPT). Diretrizes brasileiras de ventilação mecânica 2013. São Paulo: AMIB; 2013.
8. Souza N, Carvalho WB. Complicações da intubação traqueal em pediatria. Revista de Associação Médica Brasileira. 2009; 55:646-650.
9. Heubel AD, Mendes RG, Barrile SR, Guimenes C, Martinelli B, Silva LN, et al. Falha de extubação em unidade de terapia intensiva pediátrica: estudo de coorte retrospectivo. Fisioter Pesqui. 2020;27(1):34-40.
10. Khemani RG, Sekayan T, Hotz J, Flink RC, Rafferty GF, Yer N, Newth CJL. Risk factors for pediatric extubation failure: the importance of respiratory muscle strength. Crit Care Med. 2017;45(8):798-805.
11. Johnston C, Carvalho WB, Piva J, Garcia PC, Fonseca MC. Risk factors for extubation failure in infants with severe acutebronchiolitis. Respir Care. 2010;55(3):328-33.
12. Laham JL, Breheny PJ, Rush A. Do clinical parameters predict first planned extubation outcome in the pediatric intensive care unit? J Intensive Care Med. 2015;30(2):89-96.
13. Fontela PS, Piva JP, Garcia PC, Bered PL, Zilles K. Risk factors for extubation failure in mechanically ventilated pediatric patients. Pediatr Crit Care Med. 2005;6(2):166-70.
14. Veder LL, Joosten KFM, Schlink K, Timmerman MK, Hoeve LJ, van der Schroeff MP, Pullens B. Post-extubation stridor after prolonged intubation in the pediatric intensive care unit (PICU): a prospective observational cohort study. Eur Arch Otorhinolaryngol. 2020 Jun;277(6):1725-1731.
15. Weiss M, Dullenkopf A, Fischer JE, Keller C, Gerber AC; European Paediatric Endotracheal Intubation Study Group. Prospective randomized controlled multi-centre trial of cuffed or uncuffed endotracheal tubes in small children. Br J Anaesth. 2009;103(6):867-73.
16. Shi F, Xiao Y, Xiong W, Zhou Q, Huang X. Cuffed versus uncuffed endotracheal tubes in children: a meta-analysis. J Anesth. 2016 Feb;30(1):3-11. doi: 10.1007/s00540-015-2062-4. Epub 2015 Aug 22. PMID: 26296534.
17. Wratney AT, Benjamin DK Jr, Slonim AD, He J, Hamel DS, Cheifetz IM. The endotracheal tube air leak test does not predict extubation outcome in critically ill pediatric patients. Pediatr Crit Care Med. 2008;9(5):490-6.
18. Fan T, Wang G, Mao B, Xiong Z, et al. Prophylactic administration of parenteral steroids for preventing airway complications after extubation in adults: meta-analysis of randomized placebo-controlled trials. BMJ. 2008; 337:1841.
19. Anene O, Meert KL, UY H, Simpson P, Sarnaik AP. Dexamethasone for the prevention of postextubation airway obstruction: a prospective, randomized, double-blind, placebo-controlled trial. Crit Care Med. 1996. 24:1666-1669.
20. Khemani RG, Randolph A, Markovitz B. Corticosteroids for the prevention and treatment of post-extubation stridor in neonates, children and adults. Cochrane Database Syst Rev.; 2009.
21. Newth CJ, Venkataraman S, Willson DF, Meert KL, Harrison R, Dean JM, et al. Weaning and extubation readiness in pediatric patients. Pediatr Crit Care Med.; 2009.
22. Wielenga JM, van den Hoogen A, van Zanten HA, Helder O, Bol B, Blackwood B. Protocolized versus non-protocolized weaning for reducing the duration of invasive mechanical ventilation in newborn infants. Wielenga JM, editor. Cochrane Database Syst Rev.; 2016.
23. Foronda, FK et al. The impact of daily evaluation and spontaneousbreathing test on the duration of pediatric mechanical ventilation: A randomized controlled trial. Critical Care Medicine. 2011;39(11):2526-2533.
24. Faustino, EVS et al. Accuracy of an extubation readiness test in predicting successful extubation in children with acute respiratory failure from lower respiratory tract disease. Pediatric Critical Care. 2016;45(1):94-102.
25. Ferreira FV. Avaliação da eficácia do teste de respiração espontânea na predição do sucesso da extubação no pós-operatório de cirurgia cardíaca em crianças: estudo randomizado-controlado. Tese de doutorado - USP. Ribeirão Preto/ SP; 2018.
26. Grande RAA, Fernandes GA, Andrade DP, Matsunaga NY, Oliveira T, Almeida CCB, et al. Noninvasive ventilation in a pediatric ICU: factors associated with failure. J Bras Pneumol. 2020;46(6):e20180053.
27. Hernandez G et al. Effect of postextubation high-flow nasal cannula vs conventional oxygen therapy on reintubation in low-risk patients. JAMA.2016;315(13):1354-1361.
28. Bonora JP, Frydman J, Retta A, Canepari A. Post-extubation non-invasive ventilation in the pediatric intensive care unit: a multicenter study. Arch Argent Pediatr.; 2018.
29. Boles JM, Bion J, Connors A, et al. Weaning from mechanical ventilation. Eur Respir J. 2007;29(5):1033-1056.
30. Abubakar K, Keszler M. Effect of volume guarantee combined with assist/control vs synchronized intermittent mandatory ventilation. J Perinatol. 2005 Oct;25(10):638-42.