Número atual: 21(4) - Dezembro 2021
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Distribuição de dietas a estudantes de escolas municipais com necessidades alimentares especiais
Distribution of diets to students of municipal schools with special food needs
Ieda Regina Lopes Del-Ciampo1; Luiza Ferreira Lopes1; Luiz Antonio Del-Ciampo2; Regina Sawamura2
DOI:10.31365/issn.2595-1769.v21i4p192-198
1. Universidade Federal de São Carlos, Medicina - São Carlos - São Paulo - Brasil
2. Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo, Departamento de Puericultura e Pediatria - Ribeirão Preto - São Paulo - Brasil
Endereço para correspondência:
irciampo@gmail.com/ieda@ufscar.br
Recebido em: 19/02/2021
Aprovado em: 21/06/2021
Instituição: Universidade Federal de São Carlos, Medicina - São Carlos - São Paulo - Brasil
Resumo
OBJETIVOS: Caracterizar a frequência e a distribuição de dieta para crianças com necessidades alimentares especiais e comparar suas características entre lactentes e crianças com idades acima de dois anos.
MÉTODOS: Estudo transversal, sendo elegíveis todas as 14.646 crianças matriculadas nas CEMEI e EMEI do município de São Carlos-SP, no ano de 2017. Os dados foram coletados a partir dos registros da Secretaria Municipal de Agricultura e Abastecimento do município, e 104 estavam incluídas no "Programa de Alimentação Escolar para Estudantes com Necessidades Alimentares Especiais". Foram calculados média e frequências. Testes de Qui-quadrado, exato de Fisher e Kruskal-Wallis foram empregados para comparações entre as faixas etárias. O software utilizado foi EPI-INFO 7. Nível significância adotado foi p< 0,05.
RESULTADOS: Das 104 crianças, 61 (58,7%) eram meninos. A média (±DP) de idade foi 31,6 (± 19,2) meses. Para 1,1% das crianças matriculadas, houve solicitação de dieta especial. A maior parte das solicitações foi feita por médicos (86,6%). Alergia alimentar (42,9%) foi a justificativa mais frequente. Solicitações devido à alergia à proteína do leite de vaca e por preferências alimentares foram maiores para as crianças com menos de dois anos de idade (p>0,05).
CONCLUSÕES: Foi baixa a frequência de solicitações dietéticas para NAE, a maioria realizada por médicos, com predomínio entre menores de dois anos em algumas situações.
Palavras-chave: Alimentação Escolar. Alimentos. Serviços de Saúde Escolar.
Abstract
OBJECTIVES: To characterize the frequency and distribution of diets for children with special dietary needs and to compare their characteristics between infants and children over 2 years of age.
METHODS: Cross-sectional study with all 14,646 children enrolled in the CEMEI and EMEI of the municipality of São Carlos (SP), in the year 2017. Data were collected from the records of the Municipal Secretariat of Agriculture and Supply, of which 104 were included in the "School Feeding Program for Students with Special Food Needs". Average and frequencies were calculated. Chi-square tests, Fisher's exact test and Kruskal-Wallis tests were used for comparisons between age groups. The software used was EPI-INFO 7. Significance level adopted was p <0.05.
RESULTS: Of the 104 children, 61 (58.7%) were boys. The mean (± SD) age was 31.6 (± 19.2) months. For 1.1% of enrolled children, a special diet was requested. Most requests were made by doctors (86.6%). Food allergy (42.9%) was the most frequent justification. Requests due to allergy to cow's milk protein and food preferences were higher for children under two years of age (p> 0.05).
CONCLUSIONS: There was a low frequency of dietary requests for NAE, most of them performed by doctors, with a predominance of children under two years old in
some situations.
Keywords: School Health Services. Food. Schools.
INTRODUÇÃO
A merenda escolar desempenha importante papel na nutrição infantil e sua inadequação pode contribuir para a desnutrição, com consequentes repercussões individuais e sociais. A ingestão diária insuficiente de energia, além de manifestações orgânicas, como baixo ganho ponderal, pode causar prejuízo social, representado por comprometimento da atenção e da concentração e dificuldades no aprendizado.1 O Programa Nacional de Alimentação Escolar (PNAE), criado em meados do século XX, é uma estratégia política que assegura o direito à alimentação escolar e ações de educação alimentar para todos os estudantes de educação básica matriculados em escolas públicas do país.2
Crianças em idade escolar com doenças crônicas como alergia alimentar, intolerância à lactose, doença celíaca, fenilcetonúria, diabetes mellitus, constipação intestinal, desvios do estado nutricional (baixo peso e obesidade), entre outras, necessitam de dietas específicas, modificadas de acordo com suas necessidades e capacidades metabólicas, inclusive no ambiente escolar. O cuidado com a alimentação para as crianças com necessidades alimentares especiais é importante, pois a falta de uma alimentação específica e adequada pode comprometer o seu estado de saúde.3 Há seis anos, foi regulamentada a Lei nº 12.982/2014, determinando que estudantes com necessidades alimentares especiais (NAE) recebam cardápio especial elaborado por nutricionista, baseado em recomendações médicas e nutricionais.4
Os objetivos deste estudo foram avaliar a frequência da distribuição de dietas especiais a escolares, analisar suas características e compará-las entre duas faixas etárias: lactentes, pela sua maior vulnerabilidade, e crianças com idades acima de dois anos.
MÉTODOS
Foi realizado um estudo transversal, quantitativo, descritivo e analítico que incluiu crianças matriculadas nas escolas municipais da cidade de São Carlos-SP, no ano de 2017. Para avaliar a distribuição da dieta especial, foram consideradas elegíveis todas as crianças inscritas no "Programa de Alimentação Escolar para Estudantes com Necessidades Alimentares Especiais", matriculadas nos 47 Centros Municipais de Educação Infantil (CEMEI) e nas oito Escolas Municipais de Educação Básica (EMEB) em 2017, além de adolescentes até 17 anos de idade (204 meses). Nenhuma criança matriculada nas CEMEI e EMEB foi excluída. Não foram incluídos quatro indivíduos que recebiam dieta especial pelo programa; três crianças que frequentavam instituições filantrópicas e um adulto matriculado no programa de ensino para jovens e adultos (EJA). A coleta dos dados foi realizada nos registros da Secretaria da Educação e da Secretaria Municipal de Agricultura e Abastecimento do município, no período de setembro a dezembro de 2018; as demais informações foram extraídas dos registros das escolas. Para o cálculo da frequência de distribuição de dieta especial, foram consideradas a população de crianças matriculadas nas EMEB e CEMEI e a amostra incluída no programa.
Para a amostra que recebeu dieta especial, as variáveis de interesse foram: sexo, idade (meses), tipo de escola (EMEB ou CEMEI), justificativa diagnóstica no laudo e profissional responsável pela solicitação. Foram criados dois grupos: a) GI (crianças com até 24 meses) e b) GII (crianças com mais de 24 meses de idade) para comparar as frequências da distribuição de dieta especial e também as justificativas diagnósticas. Índices absolutos e percentuais foram calculados para análise descritiva das variáveis qualitativas e para as médias. Os testes de Qui-quadrado ou Exato de Fisher foram empregados para comparação entre as variáveis qualitativas e o de Kruskal-Wallis para comparação entre médias. Utilizou-se o software EPI-INFO 7 e admitido o nível de significância p< 0,05.
RESULTADOS
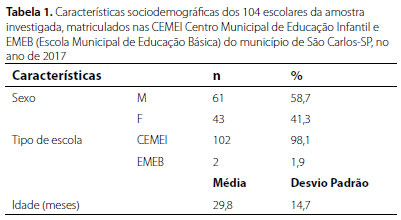
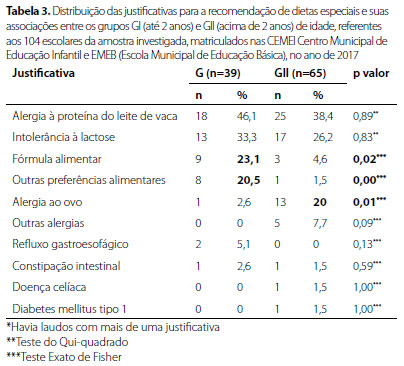
Foram identificadas 14.626 crianças matriculadas nas escolas de ensino público do município de São Carlos, sendo 8.899 em CEMEI e 5.727 em EMEB. Uma amostra de 104 escolares estava recebendo dieta especial por meio do "Programa de Alimentação Escolar para Estudantes com Necessidades Alimentares Especiais"; 102 (1,8%) estavam matriculadas nas EMEI e duas (0,02%) nas EMEB, com diferença significativa entre os tipos de escola (p<0,05). A média (DP) de idade das 104 crianças foi 31,6 meses (19,2), sendo 61 (58,7%) do sexo masculino. As características sociodemográficas da amostra estão descritas na Tabela 1. A média (DP) de idade das crianças da amostra matriculadas nas EMEB foi 29,8 (14,7) meses, e as duas matriculadas nas EMEB apresentavam a mesma idade, igual a 120 meses. A distribuição das dietas especiais para os 104 escolares da deste estudo estão apresentadas na Tabela 2. As dietas especiais foram distribuídas a 39 (37,5%) crianças do Grupo I e 65 (62,5%) do Grupo II, as quais apresentavam médias (DP) de idade iguais a 15,7 (4,1) e 40,3 (18,6), sendo 26 (60,5%) e 40 (65,6%) pertencentes ao sexo masculino, respectivamente (p>0,05). As comparações entre os Grupos I e II, conforme a justificativa diagnóstica para a distribuição das dietas especiais, estão apresentadas na Tabela 3.
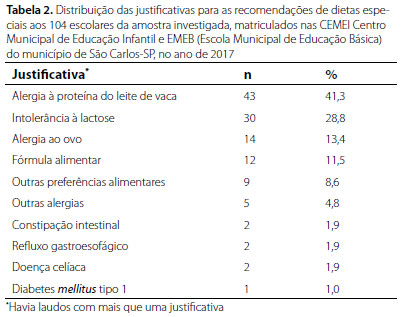
A maioria das 104 dietas especiais distribuídas foram solicitadas por meio de laudo assinado por profissionais de saúde, especialmente 90 (86,6%) por médicos e quatro por (3,8%) nutricionistas. Em cinco laudos, a identificação do profissional estava ilegível e havia cinco solicitações para o uso de dieta especial emitidas pela escola. A justificativa mais frequente descrita nos laudos foi alergia alimentar, com 55 (52,9%) solicitações, seguida por intolerância à lactose, com 30 (28,8%), configurando frequências iguais a 0,4% e 0,2% das respectivas doenças para a população de 14.626 crianças matriculadas. As justificativas detalhadas estão descritas na Tabela 2. A justificativa diagnóstica descrita no laudo para a solicitação da dieta especial a uma das duas crianças matriculadas nas EMEB era alergia alimentar e, para a outra, intolerância à lactose.
DISCUSSÃO
A baixa frequência (0,7%) de distribuição de dieta especial aos alunos matriculados nas escolas públicas municipais identificada neste estudo corrobora a importância do tema, o qual apresenta lacunas que necessitam ser identificadas e trabalhadas, variando desde o desconhecimento pelos profissionais de saúde sobre a Lei n.º 12.982/2014 até aspectos bioéticos.5
Em outros países, regulamentações que permitem a solicitação de dieta para escolares com NAE são mais antigas. Nos Estados Unidos da América (EUA), em 2001, o United States Department of Agriculture gerou o documento "Accomodating Children with Special Dietary Needs in the School Nutrition Programs - Guidance for School Food Service Staff". Nele ficou definido que as dietas especiais devem ser financiadas pela própria escola e/ou instituições privadas e que, para isso, necessitam de laudo médico comprovando suas necessidades.6 No Reino Unido, o Departamento de Educação garante que as escolas devam oferecer dietas especiais a crianças com condições médicas comprovadas e para aquelas que adotam o vegetarianismo e/ou apresentem restrições culturais ou religiosas.7 Mesmo assim, estudo realizado nos Estados Unidos em 1994 estimou a prevalência de diversos tipos de restrição alimentar em crianças e concluiu que mesmo alergias, intolerâncias alimentares e diabetes sendo muito prevalentes, 46% dos responsáveis pela nutrição em escolas públicas e privadas entrevistados não atendiam às solicitações para dietas especiais, o que levou o autor a questionar a baixa prevalência de alunos com NAE nas escolas, em comparação com a prevalência geral de doenças crônicas em crianças em idade escolar.8
Embora a maioria estivesse matriculada nas EMEB (8.899), instituição que recebe crianças com mais de seis anos de idade, a dieta especial estava sendo distribuída a apenas duas delas. Esse aspecto fez com que a média de idade (31,6 meses) da amostra de crianças recebendo dieta especial neste estudo ficasse próxima da média de idade (29,8 meses) das 102 crianças com necessidades alimentares especiais matriculadas nas CEMEI. A menor frequência de distribuição de dietas especiais aos escolares das EMEB (0,02%) remete à necessidade de estudos sobre a falta do diagnóstico de crianças acima dos seis anos de vida com NAE.
Apenas metade das crianças em idade escolar procuram pelos serviços de saúde no Brasil, sendo que os fatores associados a essa procura são sexo feminino, estudar em escola privada, ser filha de mãe com escolaridade igual ou superior a 12 anos, apresentar algum problema agudo de saúde como dor de dentes e ferimentos, dentre outros, caracterizando-as como de melhores condições socioeconômicas e com presença de sintomas e de comportamentos de risco/proteção.9 Já os lactentes costumam ser mais assíduos às consultas médicas de rotina, visto que apresentam grande vulnerabilidade física. A ocorrência de doenças nesse período, sem os cuidados adequados, poderia comprometer rápida e permanentemente o crescimento e o desenvolvimento, causando prejuízos inestimáveis.10 Entretanto, a integralidade dos cuidados na Atenção Primária à Saúde na criança é importante em qualquer faixa etária, em prol dos benefícios que podem ser gerados por meio de identificação mais precoce dos problemas, contribuindo para sua resolução. 11
A alergia alimentar, justificativa mais expressiva (52,9%) dentre as dietas especiais distribuídas, foi pouco prevalente (0,4%), considerando-se a população estudada. A falta de diagnóstico e/ou de integração saúde-escola por meio de encaminhamento do laudo médico ao setor de educação seriam aspectos importantes que deveriam ser abordados em novos estudos para explicar tal resultado. No Brasil, dados sobre a prevalência de alergia alimentar são escassos, embora autores tenham detectado valores em torno de 5,4%.12 Em países desenvolvidos, a prevalência da alergia alimentar varia entre 0,5% e 3% no início da vida.13 Os alimentos alergênicos mais frequentemente descritos nos laudos foram leite de vaca e ovo, que também são os mais prevalentes na literatura. Em crianças de países europeus, foram observados 6% de reações alérgicas ao leite de vaca, 3,6% ao trigo e 2,5% ao ovo.14 No Brasil, estudo realizado no município de Uberlândia-MG detectou prevalências 12,4% de alergia ao leite de vaca e 2,5% ao ovo, referida pelos pais de crianças com idades entre 4-59 meses, matriculadas nas CEMEI, as quais decresceram para 1,0% e 0,8% quando foram submetidas a avaliação médica.15 A maior proporção de distribuição de dieta especial para alergia ao leite de vaca às crianças mais velhas (58,1%) em relação aos lactentes (41,9%), mesmo sem diferença significativa (p=0,83), não seria o esperado (p=0,89), já que sua frequência costuma ser maior no primeiro ano de vida e tende à resolução com o passar da idade.16 Novos estudos seriam necessários para se compreender as proporções obtidas, e uma análise sobre a frequência da realização dos testes de provocação oral nessa população, com seus respectivos resultados, seria importante.
A distribuição de dieta especial justificada pela alergia à proteína do ovo ocorreu em maior proporção para as crianças com idades acima de dois anos (92,9%) em relação aos lactentes (7,1%) estudados (p=0,01). A maioria dos alérgicos ao ovo apresenta manifestações clínicas até um ano de idade e a tolerância pode ser adquirida na idade escolar, embora em alguns casos possa permanecer até a adolescência. Entretanto, sua real prevalência é desconhecida e há ressalvas de que o diagnóstico desse tipo de alergia deve ser cuidadoso, porque ela pode ser confundida com intolerância a outros alimentos.17
A distribuição de dieta especial para intolerância à lactose, segunda maior justificativa diagnóstica (28,8%), foi pouco frequente (0,2%) quando considerada a população de escolares deste estudo. Ela é uma síndrome decorrente da deficiência primária ou secundária da enzima lactase que degrada a lactose presente no leite e derivados em galactose e glicose, disponibilizando-as para absorção. A prevalência de intolerância congênita à lactose é rara, entretanto, a hipolactasia do tipo adulto é muito comum após os primeiros anos de vida, podendo chegar a 60,8% na Região Sudeste do Brasil.18 A ligeira minoria de justificativas para intolerância à lactose os lactentes (43,3%) em relação às maiores (56,7%), não foi representativa (p=0,83). O subdiagnóstico da intolerância à lactose nas crianças maiores e/ou a falta de elaboração do laudo a ser entregue na escola poderiam ter contribuído para a baixa proporção de distribuição de dietas sem ou com baixo teor de lactose às crianças maiores, visto que essa síndrome é incomum nos primeiros cinco anos de vida.19
Merece destaque a elevada proporção de laudos com dieta para intolerância à lactose aos lactentes deste estudo em relação às crianças maiores, pois mesmo ela tendo sido bem justificada, estudos referem que é possível haver confusão entre os conceitos de intolerância alimentar e alergia à proteína do leite de vaca, esta última com início mais precoce, ocasionando problemas como intervenções dietéticas inadequadas e diagnóstico tardio desse tipo de alergia. 20
Dentre as justificativas diagnósticas menos frequentes para a distribuição das dietas especiais, diabetes mellitus tipo 1 esteve presente em apenas 1% dos laudos, embora seja uma das doenças endocrinológicas mais comuns na infância, com estimativas de prevalência para 45.100 crianças na América Latina e pico de incidência entre 12-14 anos.21,22 O envolvimento da família e da sociedade são fundamentais para evitar as complicações dessa doença.23 Laudos médicos de pacientes diabéticos deveriam ser enviados às escolas, para que a integração intersetorial representada por saúde e educação possa auxiliar os pais a solicitarem dietas específicas aos seus filhos durante o período escolar.24
Refluxo gastroesofágico - RGE (1,9%), doença celíaca (1,9%) e constipação intestinal (1,9%) também não despontaram como justificativas nos laudos deste estudo, com frequências de solicitações iguais a 0,02% para cada uma delas. RGE é frequente em lactentes e a doença do RGE pode ser acompanhada por anemia, hemorragia digestiva, dificuldade em ganhar peso ou perda ponderal, manifestações respiratórias e otorrinolaringológicas, além de atraso do desenvolvimento, entre outras repercussões clínicas.25 Sua prevalência em lactentes hospitalizados pode chegar a 10% de DRGE em lactentes regurgitadores com até um ano de vida.26 A doença celíaca, embora desencadeadora de importantes comorbidades sem tratamento adequado, é uma enteropatia autoimune desencadeada pela ingestão da fração do glúten das proteínas presentes no trigo, centeio e cevada pelos indivíduos suscetíveis, que apresenta dados epidemiológicos escassos no Brasil, estimando-se cerca de 300.000 casos.27 A prevalência de constipação intestinal varia entre 5% e 27%, com mediana de idade de início igual a 2,3 anos, 28 tendo origem multifatorial; dieta com quantidade adequada de fibras alimentares e ingestão de água fazem parte do tratamento.29 Devido à sua importância em pediatria, foram elaborados manuais com orientações para que profissionais da área de educação trabalhem tanto com a família quanto com o estudante sobre a adequação dietética para os portadores de constipação intestinal.30,31
Obesidade, que acomete 33,5% de crianças com idades entre 5-9 anos e 2,5% a 10,6% nas menores que cinco anos de idade no Brasil, não esteve entre as justificativas apresentadas nos laudos.32,33 A distribuição de dieta especial para doenças raras também não foi observada. Crianças com doenças raras e quadros graves podem permanecer internadas por longos períodos, recebendo educação em classe hospitalar, que teve suas diretrizes estabelecidas pelo Ministério da Educação e Cultura em 2001.34 Entretanto, quando crianças com doenças raras frequentam as escolas, muitas necessitam de dieta especial, como as portadoras de galactosemia, doença genética em que prejuízos ao metabolismo exigem o controle da ingestão de alimentos contendo galactose.35 O manejo das doenças raras ainda é um desafio e depende da integração entre médicos, associações de pacientes, Estado, familiares e escola.36
Houve maior proporção de laudos solicitando a distribuição de fórmulas alimentares especificadas pelos nomes comerciais (75%) e de dietas devido a preferências alimentares (88,9%) dos lactentes. Diante da impossibilidade da alimentação com leite humano, o uso das fórmulas infantis é recomendado nessa faixa etária, por representar a opção mais adequada, sendo incorporadas pelos familiares com o nome fantasia descrito na embalagem.37,38 Embora sem a justificativa de doenças, a palatabilidade pode ter sido considerada para a especificação do nome comercial da fórmula alimentar e a suspensão de alimentos específicos sem a justificativa de alergia ou de intolerância alimentar.
CONCLUSÃO
Este estudo foi capaz de identificar a frequência de distribuição de dietas especiais pelo "Programa de Alimentação Escolar para Estudantes com Necessidades Alimentares Especiais" a crianças matriculadas nas escolas municipais de um município de médio porte do estado de São Paulo, além de revelar as justificativas apresentadas para sua solicitação. Não foi possível estudar a amostra de estudantes que não recebia dieta para nela identificar a presença de necessidades alimentares especiais. As comparações foram entre as crianças do estudo que receberam os laudos, já que a população de crianças maiores e menores que dois anos matriculadas nas escolas municipais não era o objetivo do estudo e não constava nos registros da Secretaria da Educação e da Secretaria Municipal de Agricultura e Abastecimento.
A baixa frequência da distribuição de dieta para necessidades alimentares especiais aos estudantes das escolas municipais identificadas neste estudado, principalmente para os matriculados nas EMEI, foi capaz de destacar e reforçar a importância da elaboração de estudos complementares em outras regiões do estado e do país, o que contribuiria para reforçar as necessidades de saúde locais e modular, de forma adequada e personalizada, as políticas públicas referentes ao tema.
As comparações das justificativas apresentadas nos laudos entre as duas faixas etárias permitiram discutir, por meio de suas prevalências, a importância da construção do processo de alinhamento entre saúde e escola no município, por meio do PNAE, que passa pelo diagnóstico clínico até o adequado encaminhamento dos laudos, para que as escolas que participam do Programa de Alimentação para Necessidades Especiai possam efetivamente se preparar e suprir as necessidades das crianças, conforme suas diversas especificidades.
REFERÊNCIAS
1. Moysés MA, Collares C. Aprofundando a discussão das relações entre desnutrição, fracasso escolar e merenda. Em aberto 1995;15:33-56.
2. BRASIL. Ministério da Educação (MEC). Fundo Nacional de Desenvolvimento da Educação. Resolução FNDE no 26, de 17 de junho de 2013. Dispõe sobre o atendimento da alimentação escolar aos alunos da educação básica no âmbito do Programa Nacional de Alimentação Escolar - PNAE. 2013. Diário Oficial da União 2013; 18 jun.
3. Sevilla WMA. Nutritional Considerations in Pediatric Chronic Disease. Pediatr Rev. 2017;38(8):343-352. DOI: 10.1542/pir.2016-0030.
4. Ministério da Saúde. Caderno de referência sobre alimentação escolar para estudantes com necessidades alimentares especiais. Programa Nacional de Alimentação Escolar - Brasília: FNDE, 2016.
5. Ribeiro CS, Ribas MTGO, Corradi-Perini C, Auler F. Necessidades alimentares especiais em ambiente escolar: um ensaio sobre a interface entre ciências da nutrição e bioética. Demetra: Alimentação, Nutrição & Saúde 2014;9:633-643. Disponível em: <https://www.e-publicacoes.uerj.br/index.php/demetra/article/view/10383>. Acesso em: 22 out. 2020. DOI: 10.12957/demetra.2014.10383.
6. Unites States Department of agriculture (USDA). Accommodating Children with Special Dietary Needs in the School Nutrition Programs. Washington, 2001, 54 p.
7. Children's Food Trust. Catering for special dietary requirements. Sheffield, UK, 2015.
8. Yadrick K, Sneed J. Nutrition services for children with developmental disabilities and chronic illnesses in education programs. JAMA.1994;94:1122-1128. DOI: 10.1016/0002-8223(94)91131-2.
9. Oliveira MM, Andrade SSCA, Campos MO, Malta DC. Fatores associados à procura de serviços de saúde entre escolares brasileiros: uma análise da Pesquisa Nacional de Saúde do Escolar (PeNSE), 2012. Cad. Saúde Pública.2015;31:1603-1614. DOI: 10.1590/0102-311X00165214.
10. Pedraza D, Andrade SD. A alimentação escolar analisada no contexto de um programa de alimentação e nutrição. Revista Brasileira de Promoção da Saúde.2006;19:164-174. p164. DOI:10.5020/18061230.2006.
11 Damasceno SS, Nóbrega VMedeiros, Coutinho SED, Reichert APS, Toso B RG O, Collet N. Saúde da criança no Brasil: orientação da rede básica à Atenção Primária à Saúde. Ciênc. saúde coletiva. 2016;21(9):2961-2973. DOI: 10.1590/1413-81232015219.25002015.
12. Vieira MC, Morais MB, Spolidoro JV, Toporovski MS, Cardoso AL, Araujo GT, et al. A survey on clinical presentation and nutritional status of infants with suspected cow' milk allergy. BMC Pediatr. 2010;23;10:25-31. DOI 10.1186/1471-2431-10-25.
13. Flom JD, Sicherer SH. Epidemiology of Cow's Milk Allergy. Nutrients. 2019 May 10;11(5):1051. DOI: 10.3390/nu11051051. PMID: 31083388; PMCID: PMC6566637. DOI: 10.3390/nu11051051.
14. Nwaru BI, Hickestein L, Panesar SS, Roberts G, Muraro A, Sheikh A, et al. Prevalence of common food allergies in Europe - Systematic review and meta-analysis. Allergy.2014;69(8):992-1007. DOI: 10.1111/all.12423.
15. Gonçalves LC, Guimarães TC, Silva RM, Cheik MF, De Ramos AC, Silva GB, Segundo GR. Prevalence of food allergy in infants and pre-schoolers in Brazil. Allergol et immunopathol.2016;44(3):1-7. DOI: 10.1016/j.aller.
16. Flom JD, Sicherer SH. Epidemiology of Cow's Milk Allergy. Nutrients. 2019;11(5):1-14. DOI: 10.3390/nu11051051.
17. Mathew P, Pfleghaar JL. Egg Allergy. [Updated 2020 Jul 10]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK538192
18. Barbosa NEA, Ferreira NCJ, Vieira TLE, Brito APS, Garcia HCR. Lactose intolerance: systematic review. PRMJ. 2020;4:1-10. e33. DOI: 10.4322/prmj.2019.033.
19. Malik TF, Panuganti KK. Lactose Intolerance. [Updated 2020 Jun 26]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK532285/
20. Heine RG, AlRefaee F, Bachina P, De Leon JC, Geng L, Gong S et al. Lactose intolerance and gastrointestinal cow's milk allergy in infants and children - common misconceptions revisited. World Allergy Organ J. 2017;12;10(1):41-49. DOI: 10.1186/s40413-017-0173-0.
21. Gomez-Lopera N, Pineda-Trujillo N, Diaz-Valencia PA. Correlating the global increase in type 1 diabetes incidence across age groups with national economic prosperity: A systematic review. World J Diabetes. 2019;15;10(12):560-580. DOI: 10.4239/wjd.v10.i12.560.
22. Katsarou A, Gudbjornsdottir S, Rawshani A, Dabelea D, Bonifacio E, Anderson BJ et al. Type 1 diabetes mellitus. Nature Rev Disease Primers.2017;3:1-17. DOI: 10.1038/nrdp.2017.16.
23. Valerio G, Maffeis C, Saggese G, Ambruzzi MA, Balsamo A, Bellone S et al E. Diagnosis, treatment and prevention of pediatric obesity: consensus position statement of the Italian Society for Pediatric Endocrinology and Diabetology and the Italian Society of Pediatrics. Ital J Pediatr.2018;31;44(1):1-2188. DOI: 10.1186/s13052-018-0525-6.
24. Saes TM, Bomfim, Pazzini,D, Sabbag Filho D. (2012). Necessidades especiais de escolares com diabetes mellitus tipo 1 identificadas por familiares. Rev Bras Educo Espec.2012;18(3),431-448. DOI: 10.1590/S1413-65382012000300006.
25. Rosen R. Gastroesophageal reflux in infants more than just a phenomenon. JAMA Pediatrics.2014;16(1):83-87. DOI:10.1001/jamapediatrics.2013.2911.
26. Costa AJF, Silva GAP, Gouveia PAC, Pereira Filho EM. Prevalência do refluxo gastroesofágico patológico em lactentes regurgitadores. J Pediatr (Rio de Janeiro). 2004;80(4):291-295. DOI: 10.1590/S0021-75572004000500008.
27. Araujo HMC, Araujo WMC, Botelho RBA, Zandonardi RP. Doença celíaca, hábitos e práticas alimentares e qualidade de vida. Rev Nutrição.2010;23(3):467-474. DOI: 10.1590/S1415-52732010000300014.
28. Zeevehooven J, Koppen I; Benninga M. The new Rome IV criteria for functional gastrointestinal disorders in infants and toddlers. Pediatric gastroenterol Hepatol nutr. 2017;20(1):1-13. DOI: 10.5223/pghn.2017.20.1.1.
29. Allen P, Setya A, Lawrence VN. Pediatric Functional Constipation. [Updated 2020 Aug 22]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK537037/
30. Nunes BS, Tahan S, Dias FC, Melli LCFL, Morais MB. Ingestão de água e líquidos na prevenção e no tratamento da constipação intestinal funcional em crianças e adolescentes: existem evidências? J Pediatr (Rio J.).2017;93(4):320-327. DOI: 10.1016/j.jped.2017.01.005.
31. GOVERNO DO ESTADO DE SÃO PAULO SECRETARIA DE ESTADO DA EDUCAÇÃO Coordenadoria de Infraestrutura e Serviços Escolares Departamento de Alimentação e Assistência ao Aluno Centro de Serviços de Nutrição. MANUAL DE ORIENTAÇÃO DE CARDÁPIOS ESPECIAIS, 2015.
32. INSTITUTO BRASILEIRO DE GEOGRAFIA E ESTATÍSTICA (IBGE). Antropometria e estado nutricional de crianças, adolescentes e adultos no brasil. Pesquisa de orçamentos familiares 2008-2009, Rio de Janeiro, 2010.
33. INSTITUTO BRASILEIRO DE GEOGRAFIA E ESTATÍSTICA (IBGE). Antropometria e estado nutricional de crianças, adolescentes e adultos no brasil. Pesquisa de orçamentos familiares 2008-2009, Rio de Janeiro, 2010.
34. BRASIL. Ministério da Educação e Cultura. Conselho Nacional de Educação. Diretrizes Nacionais para a Educação Especial na Educação Básica. Brasília, DF, 2001. Disponível em: <http://portal.mec.gov.br/arquivos/pdf/resolucao2.pdf>. Acesso em: 25 jul. 2020.
35. Rubio-Gozalbo ME, Haskovi M, Bosch AM, Burnyte B, Coelho AI, Cassiman et al. The natural history of classic galactosemia: lessons from the GalNet registry. Orphanet J Rare Dis.2019;14: 1-11. DOI: 10.1186/s13023-019-1047-z.
36. Iriart JAB, Nucci MF, Muniz TP, Viana GB, Araújo AW, Gibbon S. Da busca pelo diagnóstico às incertezas do tratamento: desafios do cuidado para as doenças genéticas raras no Brasil. Ciênc. saúde coletiva.2020;24(10):3637-3650. DOI: 10.1590/1413-812320182410.01612019.
37. Passanha A, Benício MHA, Venancio SI. Caracterização do consumo alimentar de lactentes paulistas com idade entre seis e doze meses. Ciênc. saúde coletiva.2020;25(1):375-38581232020000100375&lng=en. DOI: 10.1590/1413-81232020251.00132018.
38. Bastos LPH, Gomes ALL, Caldas LGA, Bastos LHP. Estimativa do consumo de leite e produtos afins por crianças em instituição filantrópica da cidade do Rio de Janeiro. Higiene alimentar.2016;30(262/263):64-69.






