Número atual: 20(2) - Junho 2020
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Relato de Caso
A placenta pode auxiliar no diagnóstico da citomegalovirose congênita?
Can placenta assist in the diagnosis of congenital cytomegalovirosis?
Carlos Enrique Crismatt1; Arnaldo Bueno1; Maria Dolores Salgado Quintães1; Consuelo Lozoya2
DOI:10.31365/issn.2595-1769.v20i2p67-71
1. Hospital Universitário Antônio Pedro, Departamento Materno Infantil - Niterói - Rio de Janeiro - Brasil
2. Hospital Universitário Antônio Pedro, Departamento de Patologia - Rio de Janeiro - RJ - Brasil
Endereço para correspondência:
Recebido em: 09/02/2020
Aprovado em: 05/05/2020
Instituição: Hospital Universitário Antônio Pedro, Departamento Materno Infantil - Niterói - Rio de Janeiro - Brasil
Resumo
INTRODUÇÃO: Citomegalovirose congênita é a principal causa infecciosa de perda auditiva neurossensorial e anormalidades no desenvolvimento neurológico em recém-nascidos de países desenvolvidos. Em muitas outras partes do mundo, permanece como a segunda causa de malformações graves, perdendo apenas para a paralisia cerebral. Quando sintomáticos, apresentam microcefalia, hepatoesplenomegalia, letargia, petéquias, trombocitopenia, deficiências neurológicas, retinopatia e crescimento intrauterino restrito.
OBJETIVO: Relatar caso de recém-nascido com suspeita de infecção congênita por citomegalovírus e documentar os achados placentários.
DESCRIÇÃO DO CASO: Recém-nascido com crescimento intrauterino restrito, mãe hipertensa e com oligodrâmnia severa, nascido de parto cesariana, prematuro e pequeno para a idade gestacional. Durante o pré-natal, identificou anti-HIV, HBsAg e VDRL não reatores, mas IgG e IgM positivos para citomegalovírus. No recém-nascido, a ultrassonografia transfontanela revelou hemorragia intracraniana grau II; tomografia computadorizada de crânio e emissão otoacústica sem alterações e sorologia IgG e IgM para citomegalovírus negativas. Não houve detecção de DNA do citomegalovírus através da reação em cadeia de polimerase no líquor e na urina do recém-nascido. A histopatologia e imuno-histoquímica da placenta demostraram compatibilidade com infecção viral por citomegalovírus.
DISCUSSÃO: O diagnóstico intrauterino da citomegalovirose pode ser obtido através da reação em cadeia de polimerase no líquido amniótico. O diagnóstico pós-natal inclui a reação em cadeia de polimerase em saliva, urina ou ambas. Vilosite linfoplasmocitária crônica, vilosidades avasculares fibróticas, inclusões intranucleares e intracitoplasmáticas são achados comuns e característicos da infecção placentária pelo citomegalovírus. O estudo anátomo-patológico placentário é um instrumento valioso na presunção dos casos de infecção congênita pelo citomegalovírus.
Palavras-chave: Citomegalovírus; Recém-nascido; Placenta; Diagnóstico.
Abstract
INTRODUCTION: Congenital cytomegalovirus is the main infectious cause of sensorineural hearing loss and abnormalities in neurological development in newborns in developed countries, second only to cerebral palsy among all causes of severe malformation in many parts of the world. When symptomatic, newborns may have microcephaly, hepatosplenomegaly, lethargy, petechiae, thrombocytopenia, neurological disabilities, retinopathy, and restricted intrauterine growth.
OBJECTIVE: To report a case of a newborn with suspected congenital cytomegalovirus infection and to document the placental findings.
CASE DESCRIPTION: A newborn with restricted intrauterine growth, from a hypertensive mother with severe oligodramia, born by cesarean section, premature and small for gestational age. During prenatal care, we identified non-reactive anti-HIV, HBsAg and VDRL but cytomegalovirus-positive IgG and IgM. In the newborn, trans-fontanel ultrasound revealed grade II intracranial hemorrhage; computed tomography of the skull was normal; normal otoacoustic emission and IgG and IgM serology for cytomegalovirus were negative. There was no detection of cytomegalovirus DNA through the polymerase chain reaction in newborns' cerebrospinal fluid and urine. Histopathology and immunohistochemistry of the placenta showed compatibility with viral infection by cytomegalovirus.
DISCUSSION: Intrauterine diagnosis of cytomegalovirus can be obtained by polymerase chain reaction in amniotic fluid. Postnatal diagnosis includes polymerase chain reaction in saliva, urine or both. Chronic lymphoplasmacytic villus, fibrotic avascular villus, intranuclear and intracytoplasmic inclusions are common and characteristic findings of cytomegalovirus placental infection. Anatomopathological study of the placenta is a valuable tool in presuming cases of congenital cytomegalovirus infection.
Keywords: Cytomegalovirus; Newborn; Placenta; Diagnosis.
INTRODUÇÃO
O citomegalovírus (CMV) é membro da família dos herpes vírus que inclui outros vírus comuns, como o Epstein-Barr, os herpes simplex 1 e 2 e o varicela-zoster. O CMV é capaz de passar por longos períodos de latência, seguido pela reativação de uma cepa endógena ou pela reinfecção por uma cepa exógena. As taxas de transmissão vertical da mãe para o feto são maiores com infecção viral primária (30% a 50%) do que com a reativação (1% a 3%).1 Estudos mais recentes apontam que o risco da transmissão também pode ser elevado nos casos de reativação materna da infecção. Fowler et al.2 reconheceram que, pelo menos metade das crianças infectadas congenitamente em países não desenvolvidos nasceram de mulheres com soroimunidade preexistente, e em países desenvolvidos a maioria nasceu de mulheres com infecções não primárias por CMV. A placenta é a principal via de transmissão da mãe para o feto, através da qual o CMV se dissemina durante a viremia materna.3
A citomegalovirose congênita (CMVc) é a principal causa infecciosa de perda auditiva neurossensorial e anormalidades no desenvolvimento neurológico em recém-nascidos (RN) em países desenvolvidos, e a segunda, perdendo apenas para paralisia cerebral, dentre todas as causas de malformação grave em muitas partes do mundo.4; A incidência mundial de CMVc é estimada em 0,2% a 2,5% de todos os nascidos vivos.1 Uma meta-análise concluiu que a infecção congênita por CMV ocorre em aproximadamente 0,65% dos recém-nascidos nos Estados Unidos.5 A prevalência de nascimentos, como resultado de infecções primárias e recorrentes também varia geograficamente e é estimada em 0,48-1,3% nos Estados Unidos, 0,54% na Holanda e 1,08% no Brasil.6
Uma compreensão das respostas imunes maternas à infecção primária e não primária será crítica para determinar as correlações imunológicas maternas de proteção contra o vírus e reduzir o risco de transmissão transplacentária. A CMVc ocorre no contexto de um sistema imune alterado, uma vez que as respostas imunes típicas são alteradas durante a gravidez para estabelecer tolerância imunológica a fim de prevenir a rejeição fetal.7 Os parâmetros imunológicos postulados para conferir proteção da placenta e do feto incluem respostas tanto inatas (célula natural killer) como adaptativas (células T CD4 + e CD8 +, anticorpos neutralizantes de vírus e anticorpos de alta avidez).5
O diagnóstico pode ser feito no período pré ou pós-natal. O CMV é excretado no líquido amniótico através da urina fetal.4 Dessa forma, a reação em cadeia de polimerase (PCR) para o DNA do CMV no líquido amniótico é a abordagem diagnóstica preferida para identificar um feto infectado2 após 20 a 21 semanas de gestação (uma vez que a micção fetal está bem estabelecida) e pelo menos seis semanas após a infecção materna. O diagnóstico pós-natal deve incluir PCR em tempo real de saliva, urina ou ambas nas primeiras três semanas de vida.4
Apenas 10% dos RN são sintomáticos ao nascimento (infecção sintomática) e podem apresentar petequias, icterícia, hepatoesplenomegalia, microcefalia, letargia, deficiência auditiva e trombocitopenia.1 Os RN sintomáticos apresentam maior grau de gravidade e uma progressão mais precoce da perda de audição.2 Se o feto é infectado no início da gestação, especialmente durante o primeiro trimestre, as anormalidades de desenvolvimento que se manifestam são mais graves.1
A infecção perinatal por CMV pode ocorrer durante o aleitamento. Esta não possui relevância clínica para o recém-nascido a termo e em boas condições, apesar de acometer até 50% dos mesmos. Não há indicação de suspensão de aleitamento materno devido à soropositividade materna para o CMV.8 O leite materno demonstrou ser mais provável no cenário de bebês prematuros, devido à diminuição dos níveis de anticorpos maternos passivamente transferidos quando um bebê nasce prematuramente.1
O exame da placenta tem que ser visto como um diário da gestação.9 Altshuler10 relata que a mortalidade perinatal é fortemente corroborada por achados placentários, e seu exame se faz mandatório quando há doença ou dano perinatal ou neonatal. É aconselhável que todas as placentas sejam examinadas por um patologista especializado, principalmente com história perinatal de prematuridade, sofrimento agudo ou crônico ou outros problemas adversos. O exame histopatológico da placenta atribui ao neonatologista ou obstetra o aconselhamento futuro em outras gestações e esclarece possíveis causas das doenças perinatais.10 A patologia placentária desempenha papel importante na suspeição de CMVc, tendo em vista que a maioria dos RN são assintomáticos ao nascimento e que os sinais e sintomas podem surgir tardiamente. Dessa forma, a identificação de achados histológicos característicos da infecção indica a necessidade do acompanhamento de possíveis sequelas tardias,1 incluindo retardo mental, distúrbios convulsivos, paralisia cerebral, microcefalia, perda auditiva neurossensorial e outros.5 O exame histológico da placenta é também primordial e recomendado em casos de morte fetal. A maioria dos achados histológicos observados no CMV não são específicos,1 porém, existem características macroscópicas e microscópicas que merecem atenção. Macroscopicamente, a placenta pode parecer normal ou pode haver opacidade das membranas fetais, vasos espessados do cordão umbilical ou cotilédones friáveis e edematosos.1 As placentas infectadas têm sido descritas como grandes e pálidas ou pequenas e fibróticas.3 A análise microscópica da placenta é feita através do estudo histopatológico e imuno-histoquímico. Na histopatologia, a vilosite linfoplasmocitária crônica e vilosidades avasculares fibróticas são os achados mais comuns. O exame das vilosidades pode revelar a citomegalia característica com inclusões intranucleares (tipo Cowdry A - eosinofílicas) e intracitoplasmáticas (basofílicas). Outros achados frequentes são detritos necróticos eosinofílicos e vilosidades avasculares e fibróticas com deposição de hemossiderina. Qualquer uma das características acima deve levar a uma avaliação mais aprofundada da CMVc com estudos imuno-histoquímicos. A imuno-histoquímica, pelos anticorpos anti-CMV, detecta partículas virais nas inclusões nucleares e/ou citoplasmáticas, bem como nos detritos eosinofílicos associados.1
A fim de obter melhor clareza sobre as características microscópicas do estudo placentário, os danos causados pelo citomegalovírus na placenta devem ser totalmente compreendidos. No útero gravídico, a infecção pode se iniciar nos vasos uterinos e abrange o trofoblasto extraviloso da implantação placentária. Consequentemente, o CMV se replica no citotrofoblasto, faz-se presente no estroma viloso e se dissemina nos capilares fetais. A replicação do CMV na interface uterino-placentária poderia prejudicar o remodelamento vascular, reduzindo o fluxo sanguíneo materno, ocasionando hipóxia fetal crônica e crescimento intra-uterino restrito associada à infecção vertical.3 A infecção transplacentária por CMV, a subsequente disfunção placentária e a transmissão vertical podem levar a lesões fetais graves.3
O objetivo deste trabalho é relatar o caso de um RN com suspeita de infecção congênita por citomegalovírus, documentando os achados do exame histopatológico da placenta e ressaltando, assim, sua importância para amparar o diagnóstico de infecção.
RELATO DE CASO
Trata-se de um recém-nascido (RN) de sexo feminino, com idade gestacional estimada de 34 semanas e 5 dias pela ultrassonografia (USG) do primeiro trimestre, peso ao nascimento de 1.440g e pequeno para a idade gestacional (PIG) pelo método Intergrowth21 (do inglês, The International Fetal and Newborn Growth Consortium for the 21st Century). Nascido de parto cesáreo devido ao CIUR e oligodrâmnia severa. Índice de Apgar 8/9.
Mãe com 25 anos, GIPIA0, iniciou pré-natal na 21ª semana, realizou quatro consultas. Apresentou história de hipertensão crônica com uso de metildopa, hidralazina e anlodipina. As sorologias maternas para toxoplasmose com IgG e IgM negativos, para rubéola com IgG indeterminado e IgM negativo e para citomegalovírus com IgG e IgM positivos.
O RN apresentava exame físico normal para a idade gestacional ao nascimento. Não houve necessidade de manobras de reanimação e não apresentava malformações aparentes. Foi admitido na UTI neonatal devido a muito baixo-peso e prematuridade.
Na investigação para CMVc foram solicitadas, para o RN, uma ultrassonografia transfontanela (USTF), que revelou hemorragia intracraniana grau II bilateral; tomografia computadorizada de crânio, que foi normal. Por motivos operacionais, não foi realizada ressonância magnética de encéfalo. O teste de emissões otoacústicas evocadas foi normal, assim como o potencial evocado auditivo de tronco encefálico (PEATE). As sorologias IgG e IgM para CMV foram negativas e o exame de fundo de olho, normal. A PCR para citomegalovírus no líquor foi negativa; não foi detectado DNA do vírus pela PCR na urina e não foi realizado exame na saliva, por motivos operacionais. O estudo histopatológico da placenta demostrou membranas ovulares com deciduite leve, pseudocistos e vasculopatia, disco placentário com hipotrofia vilosa, excesso de nós sinciciais, áreas de infarto e pré-infarto, depósito fibrinoide periviloso, corioangiose, intervilosite, vilosite multifocal e calcificações seletivas intravasculares (Figura 1 A e B). No estudo imuno-histoquímico da placenta, foi demostrada imunorreatividade com os núcleos do endotélio focalmente usando o anticorpo anti-CMV (Figura 2 A e B).
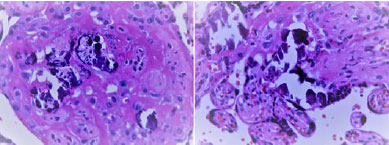
Figura 1. (A) Calcificações seletivas em células endoteliais intra-vasculares na decídua. (B) Calcificações intra-vasculares em vilosidades coriônicas.
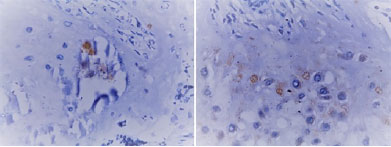
Figura 2.(A) Imunohistoquimica para anticorpo anti-CMV em células endoteliais intra-vasculares. (B) Imunohistoquimica para anticorpo anti-CMV nas células deciduais (Anticorpo monoclonal anti-CMV, clone DDG9/CCH2, diluição 1:100).
DISCUSSÃO
Em um país como o Brasil, onde taxas de soropositividade para CMV em gestantes oscilam entre 76,6 e 97,5%, a busca pelo diagnóstico histopatológico deveria ser constante, pois estas altas taxas apontam para um alto risco (cerca de 1%) de infecções fetais e do RN.11
Atualmente, a realização rotineira de testes sorológicos para detecção de anticorpos anti-CMV (IgG ou IgM) durante o pré-natal não está indicada na população brasileira, devido à falta de potenciais benefícios, uma vez que a detecção dos anticorpos IgG anti-CMV não permite afastar o risco de infecção fetal, que a detecção de anticorpos IgG e IgM anti-CMV não determina a ocorrência de infecção primária gestacional e que não há nenhuma modalidade de tratamento materno que previna ou reduza a chance de ocorrência de doença fetal.11
Um minucioso e competente exame da placenta provê e identifica, frequentemente, circunstâncias pré-natais que não foram detectadas clinicamente. As alterações histopatológicas placentárias hipóxicas ou inflamatórias devem sempre chamar a atenção do neonatologista para acompanhamento do RN por um longo período de tempo, observando o impacto e o desfecho desses eventos para a criança.12 É importante ressaltar que, por vezes, apenas a interpretação dos achados histológicos é insuficiente para elucidar a etiologia da injúria neonatal, sobretudo em alguns casos clinicamente complexos; portanto, outros métodos laboratoriais como a PCR in situ no tecido, imuno-histoquímica e colorações especiais são fundamentais para identificar principalmente os agentes etiológicos infecciosos virais e as infecções do grupo TORCHS (toxoplasmose, outras, rubéola, citomegalovírus, herpes simples, sífilis).13
A investigação laboratorial torna-se importante, pois a infecção pelo CMV pode ser reconhecida ou diagnosticada clinicamente pelos neonatologistas; entretanto, raramente este diagnóstico é feito, muito em função do fato de a maioria dos RN serem assintomáticos ao nascimento e da superposição de sinais com outras patologias próprias do período neonatal.14 O RN em questão apresentava prematuridade e CIUR, duas características da infecção congênita pelo CMV, mas o exame físico era normal e o estudo laboratorial por meio da PCR para CMV do líquido cefalorraquidiano e da urina mostrou-se negativo. Neste caso, as características histopatológicas foram compatíveis com a infecção placentária e o estudo imuno-histoquímico anti-CMV confirmou a infecção.
Apesar de o tratamento específico da infecção pelo CMV no período neonatal permanecer em discussão e ser controverso na literatura, o adequado diagnóstico indica um acompanhamento mais rigoroso do RN infectado pela possibilidade de aparecimento de morbidade em longo prazo.14 Especificamente, optou-se por não tratar o RN, pois ele permaneceu assintomático durante a internação. A pesquisa qualitativa do DNA do citomegalovírus não foi detectável no líquido cefalorraquidiano e na urina. O tratamento restringe-se aos casos de doença sintomática moderada a grave (trombocitopenia, petéquias, hepatomegalia, esplenomegalia, hepatite com transaminases elevadas ou bilirrubina, microcefalia, ventriculomegalia, calcificações intracerebrais, coriorretinite ou perda auditiva neurosensorial). Essa decisão é recomendada pela evidência sobre as notórias toxicidades dos antivirais contra o citomegalovírus, em que a consideração do seu uso em RN congenitamente infectados deve equilibrar os riscos conhecidos.4
A correlação entre os achados clínicos e patológicos é primordial para se chegar ao diagnóstico específico e preciso das doenças perinatais, incluindo as infecções congênitas. São necessários, para a interpretação das lesões placentárias pelo patologista especializado: os dados clínicos neonatais e os obstétricos, a duração da gravidez, as sorologias maternas, relatos de outras intercorrências que agravaram o curso da gestação e ainda, as circunstâncias clínicas perinatais. Nesse contexto o patologista tem subsídios suficientes e fidedignos para a interpretação dos achados sutis placentários. Em uma gestante doente, com alguma suspeição clínica, ou em um RN doente ou mesmo natimorto, o diagnóstico etiológico se torna muitas vezes inconclusivo sem o exame da placenta. Na vida intrauterina, o feto, as membranas ovulares e o cordão umbilical formam um só órgão, e o comprometimento patológico de alguma dessas partes identifica tanto a doença materna como a do feto.15
Este estudo tem limitações. Apesar de a USTF e TC de crânio não demonstrarem anormalidades, não foi possível afastar completamente a presença de malformações no sistema nervoso central, pois não foi realizada ressonância nuclear de encéfalo. Além disso, não houve disponibilidade de realizar a PCR para o vírus em amostra de saliva.
Nos casos em que haja forte presunção de infecção materna pelo CMV, o estudo histopatológico e imuno-histoquímico da placenta pode representar a chave para a investigação da infecção congênita, principalmente na impossibilidade de se realizar a PCR. Achados característicos da infecção na placenta podem comprovar a infecção materna na gestação e determinar, assim, quais crianças devem ser investigadas quanto à infecção vertical.
BIBLIOGRAFIA
1. Lindholm K, O'Keefe M. Placental Cytomegalovirus Infection. Arch Pathol Lab Med. 2019; 639-642.
2. Fowler KB, Boppana SB. Congenital cytomegalovirus infection. Semin Perinatol. 2018; 42(3):149-154.
3. Uenaka M, Morizane M, Tanimura K, Deguchi M, Kanzawa M, Itoh T, et al. Histopathological analysis of placenta with congenital cytomegalovirus infection. Placenta. 2019; 62-67
4. Rawlinson WD, Boppana SB, Fowler KB, Kimberlin DW, Lazzarotto T, Alain S, et al. Congenital cytomegalovirus infection in pregnancy and the neonate: consensus recommendations for prevention, diagnosis, and therapy. Lancet Infect Dis. 2017; 17(6):e177-e188.
5. Schleiss M. Congenital cytomegalovirus infection: Improved understanding of maternal inmune responses that reduce the risk of transplacental transmission. Clin Infect Dis. 2017; 65.
6. Society for Maternal-Fetal Medicine (SMFM), Hughes BL, Gyamfi-Bannerman C. Diagnosis and antenatal management of congenital cytomegalovirus infection. Am J Obstet Gynecol. 2016; 214(6):B5-B11.
7. Itell H, Nelson C, Martinez D, Permar S. Maternal inmune correlates of protection against placental transmission of cytomegalovirus. Placenta. 2017; 60 Suppl 1:S73-S79.
8. Brasil. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. Gestação de alto risco: manual técnico. 5. ed. Brasília: Editora do Ministério da Saúde, 2012; 302 p:135 (Série A. Normas e Manuais Técnicos).
9. Gillan J.E. Perinatal placental pathology. Current Opinion in Obstetri.Gynecol. 1992; 4:286-294.
10. Altshuler, G. Placental pathology clues for interdisciplinar classification of fetal disease. Trophobl. Res. 1999; 13:511-525.
11. Yamamoto AY, Castelucci RA, Aragon DC, Mussi-Pinhata MM. Early high CMV seroprevalence in pregnant women from a population with a rate of congenital infection. Epidemiol Infect. 2013; 141(10):2187-91.
12. Rosen MG, Dickinson J.C. The incidence of cerebral palsy. Am J Obstet Gynecol. 1992; 167(2):417-23.
13. Beebe LA, Cowan LD, Altshuler G. The epidemiology of placental features: association with gestational age and neonatal outcome. Obstet Gynecol. 1996; 87(5 Pt 1):771-8.
14. Pinhata MMM, Yamamoto AY. Revisitando os conceitos de citomegalovirose no recém-nascido. Sociedade Brasileira de Pediatria; Proxianoy RS, Leone CR, organizadores. ProRN programa de atualização em neonatologia: ciclo 11. Porto Alegre: Artemed panamericana; 2014. p. 113-44).
15. Bernirschke K. Examination of the placenta. Obstet. Gynecol. 18:309-333, 1961






