Número atual: 9(2) - Novembro 2008
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Revisoes em Pediatria
A resistência do Streptococcus pneumoniae em crianças com infecções respiratórias
Streptococcus pneumoniae resistance in children with respiratory infections
Roberta Costa Palmeira1; Sidnei Ferreira2; Maria de Fátima Pombo March3; Clemax Couto Sant'Anna4
1. Especialista em Pneumologia Pediátrica pelo Instituto de Puericultura e Pediatria Martagao Gesteira da Universidade Federal do Rio de Janeiro, IPPMG-UFRJ e pela Sociedade Brasileira de Pediatria, SBP
2. Mestre em Pediatria pela Universidade Federal do Rio de Janeiro - UFRJ (Professor Assistente do Departamento de Pediatria da Faculdade de Medicina da Universidade Federal do Rio de Janeiro - UFRJ. Serviço de Pneumologia Infantil do Instituto de Puericultura e Pediatria Martagao Gesteira, IPPMG-UFRJ)
3. Doutora em Doenças Infecciosas e Parasitárias pela Universidade Federal do Rio de Janeiro - UFRJ (Professora Adjunta do Departamento de Pediatria da Faculdade de Medicina da Universidade Federal do Rio de Janeiro - UFRJ . Chefe do Serviço de Pneumologia Infantil do Instituto de Puericultura e Pediatria Martagao Gesteira, IPPMG-UFRJ)
4. Doutor em Doenças Infecciosas e Parasitárias pela Universidade Federal do Rio de Janeiro - UFRJ (Professor Associado do Departamento de Pediatria da Faculdade de Medicina da Universidade Federal do Rio de Janeiro - UFRJ. Serviço de PneumologiaInfantil do Instituto de Puericultura e Pediatria Martagao Gesteira, IPPMG-UFRJ. Pesquisador nível 2 do CNPq)
Endereço para correspondência:
Universidade Federal do Rio de Janeiro - Instituto de Puericultura e Pediatria Martagao Gesteira - Serviço de Pneumologia Pediátrica IPPMG - UFRJ
Av. Trompowsky, s/n - Ilha do Fundao
Rio de Janeiro, RJ cep: 21941-590
Resumo
INTRODUÇÃO: O Streptococcus pneumoniae é um agente etiológico importante, especialmente de pneumonia, meningite e sepse, com ênfase na faixa etária pediátrica, podendo causar doença grave e invasiva. O aumento da resistência antibiótica é um fenômeno mundial, e um exemplo atual é a disseminação do Streptococcus pneumoniae resistente à penicilina. Dentre os fatores que contribuem para a emergência da resistência aos antibióticos, o uso indiscriminado e excessivo de antibióticos, tem fundamental importância, assim como o convívio em creches.
OBJETIVO: Descrever o perfil de resistência do Streptococcus pneumoniae no Brasil e em alguns países, assim como avaliar estratégias de controle.
METODOLOGIA: Revisão da literatura a partir dos sistemas Medline/Pubmed entre 1996 e 2007. Foram utilizados os descritores Streptococcus pneumoniae, pneumococo, resistência, penicilina.
CONCLUSÕES: O aumento da resistência antibiótica e sua distribuição universal têm implicações importantes no paciente pediátrico. Fatores de risco devem ser combatidos, evitando o uso indiscriminado de antibióticos, assim como incentivar o uso da vacina antipneumocócica. A penicilina tem sido a droga de escolha para o tratamento de infecção pneumocócica, na maioria dos países.
Palavras-chave: Streptococcus pneumoniae, Pneumococo, Resistência, Penicilina, Infecçao respiratória, Criança
Abstract
INTRODUCTION: Streptococcus pneumoniae is an important etiologic agent of pneumonia, meningitis and sepsis, specially in childhood. It can cause critical and invasive disease. The increasing of antibiotic resistance is a worldwide phenomenon. A recent example is the dissemination of penicillin resistant Streptococcus pneumoniae. One of the main conditions witch contributes for the emergency of antibiotic resistance is the excessive and indiscriminate use of antibiotics, as well as the attendance of day care centers.
OBJECTIVE: To describe the profile of Streptococcus pneumoniae antimicrobial resistance in Brazil and in other undeveloped countries, as well to discuss assess control strategy.
METHODOLOGY: A sistematic bibliographic review from Medline/Pubmed between 1996 and 2007. The key words used were Streptococcus pneumoniae, pneumoccocus , antimicrobial resistance and penicillin.
CONCLUSIONS: The increasing of antibiotic resistance and its worldwide distribution aim at important consequences in childhood. It should be avoided the indiscriminate use of antibiotic, and encourage the use of antipneumococcal vaccine. Penicillin is still a first line choice drug to treat pneumococcal infection, in the most of countries.
Keywords: Streptococcus pneumoniae, Pneumococo, Resistance, Penicillin, Respiratory infection, Children
INTRODUÇÃO
O Streptococcus pneumoniae é um agente etiológico importante, especialmente de pneumonia, meningite e sepse, com ênfase na faixa etária pediátrica, podendo causar doença grave e invasiva1.
A Organização Mundial de Saúde estima que anualmente, entre 1 e 2 milhões de óbitos ocorram em crianças menores de 5 anos de idade, em decorrência da infecção pneumocócica, em todo o mundo, sendo que a maioria destes óbitos são registrados em países em desenvolvimento1.
O aumento da resistência antibiótica é um fenômeno mundial, que não respeita países, nem fronteiras, e um exemplo atual é a disseminação do Streptococcus pneumoniae resistente à penicilina, que deixou de ser um evento esporádico em alguns países na década de 70, a ter na atualidade uma freqüência de mais de 20%, em quase todas as regiões do mundo5.
Nos últimos vinte anos, é crescente o número de relatos de Streptococcus pneumoniae não sensíveis à penicilina no Brasil, e no mundo, porém o padrão de resistência difere de uma região para outra. Uma enorme variação nos níveis de resistência existe entre e dentro dos países, e os patógenos resistentes podem emergir rapidamente em localidades específicas.
Por ser a resistência bacteriana um problema de saúde pública grave, sendo atualmente um dos maiores obstáculos a ser superado no campo de atenção à saúde, uma das estratégias para conter este problema, consiste em determinar a magnitude da resistência e vigiar o comportamento dos patógenos frente aos antimicrobianos. A vigilância periódica da resistência bacteriana é fundamental para estabelecer medidas de controle de resistência, como o uso racional de antibióticos, devendo-se então estar atento ao padrão de resistência local, quando escolher o tratamento antimicrobiano.
A vacinação antipneumocócica tem contribuído para evitar a infecção e limitar o desenvolvimento de maior resistência, sendo uma estratégia potencial para redução da morbidade e mortalidade por infecção pneumocócica1,3.
Dentre os fatores que contribuem para a emergência da resistência aos antibióticos, o uso indiscriminado, excessivo de antibióticos, exercendo uma pressão seletiva sobre o patógeno, tem fundamental importância, assim como o convívio em creches14,20,22,23.
Com isso, a escolha do tratamento empírico para infecção pneumocócica tem se tornado mais difícil, mas recomenda-se ainda para a maioria das infecções pneumocócicas o tratamento inicial empírico, baseado na etiologia e na sensibilidade local à droga3.
A proporção de cepas de Streptococcus pneumoniae com resistência plena à penicilina no mundo está em patamar limitado, mantendo-se abaixo de 10%. O aumento das cepas resistentes tem ocorrido principalmente pelo aumento das cepas com resistência intermediária à penicilina4.
A penicilina tem sido a droga de escolha para o tratamento de infecção pneumocócica, na maioria dos países. Em doses habituais, a penicilina e derivados são eficazes para o Streptococcus pneumoniae com resistência intermediária, no tratamento de pneumonia comunitária4,5.
Histórico: aspectos epidemiológicos
O Streptococcus pneumoniae é a principal causa de otite média, pneumonia, e infecção bacteriana invasiva na infância.
A mortalidade por infecção pneumocócica, inclusive por pneumonia pneumocócica, sofreu grande declínio após a introdução das sulfonamidas e da penicilina, entre os anos 30 e 40 do século passado1.
Estudos populacionais têm mostrado variação temporal e geográfica na incidência de doença pneumocócica, bem como na distribuição dos sorotipos. O nível de resistência antimicrobiana é um dos fatores responsáveis desta variação5.
O surgimento de cepas de Streptococcus pneumoniae resistentes à penicilina, decorrente de mutações cromossômicas e alterações nas proteínas de ligações de penicilina na parede bacteriana, repercutiu amplamente no uso clínico da droga. Essas cepas disseminaram-se pelo mundo e ganham espaço cada vez maior como agentes de infecção comunitária e hospitalar31. A tabela 1 ilustra o surgimento das cepas de Streptococcus pneumoniae resistentes.

Desde os primeiros relatos de resistência, tem sido cada vez mais freqüente, em diversas partes do mundo, casos de infecção por Streptococcus pneumoniae com susceptibilidade diminuída, ou até mesmo totalmente resistente à penicilina e/ou a outros antimicrobianos, inclusive no Brasil 1,8,15.
Desde 1991, a Organização Panamericana de Saúde (OPAS), tem conduzido um estudo do perfil epidemiológico (Projeto SIREVA - Projeto Sistema Regional de Vacinas), sendo responsável pela vigilância laboratorial do Streptococcus pneumoniae, determinando a distribuição dos sorotipos que causam doença invasiva, principalmente pneumonia, e seus padrões de resistência antimicrobiana na América Latina8,15,16. No Brasil, este projeto foi instituído em 1993, é patrocinado pela OPAS e pelo Ministério da Saúde, e desde então várias publicações têm mostrado alguma diversificação na distribuição de sorotipos e na taxa de resistência aos antimicrobianos nas diferentes regiões do país e ao longo do tempo.
A expansão do problema em escala mundial
Ao analisar os fatores de risco de adquirir infecção invasiva por Streptococcus pneumoniae resistente, o uso excessivo de antibióticos se caracteriza como um dos fatores mais relevantes. Apesar do progresso na terapia antimicrobiana, o tratamento está se tornando cada vez mais complicado. Nos últimos dez anos, isolados de Streptococcus pneumoniae resistentes à penicilina e a outros antibióticos, têm se tornado muito mais prevalentes10.
A prevalência de cepas não sensíveis mostra correlação com o consumo de antibióticos. Na Europa, países como Grã-Bretanha e Alemanha onde o uso de antibiótico está fortemente controlado e restringido, o percentual de resistência são baixos. Pelo contrário, na França e Espanha, as altas freqüências de resistência coincidem com o alto consumo e irrestrito de antibióticos5.
O uso empírico de antibiótico parece ser o maior fator de risco para o desenvolvimento de Streptococcus pneumoniae resistente. A pressão seletiva surge da combinação do uso excessivo, que se observa em muitas partes do mundo, do uso incorreto por falta de acesso ao tratamento adequado e da subutilização devido à falta de recursos financeiros para completar o tratamento17.
O aumento da prevalência de cepas resistentes à penicilina pode estar associado à diminuição da sensibilidade a outros beta lactâmicos e a drogas não beta lactâmicas18.
Nos países subdesenvolvidos, onde a freqüência de infecções, principalmente respiratórias e gastrointestinais estão entre as principais causas de morbidade e mortalidade em crianças, vários fatores contribuem para aumentar a prevalência de infecções nesses locais, como carência de mínima condição sanitária, dificuldade de acesso aos centros de atenção primária de saúde. Frente a esta situação de maior freqüência de infecções e conseqüentemente uso elevado de antibióticos, se produz o triplo fenômeno, que se constitui do uso exagerado, inadequado e falta de antibióticos. Logo, os agentes bacterianos são expostos a uma grande pressão seletiva, com conseqüente emergência de cepas resistentes a diferentes antibióticos.
O uso incorreto de antibióticos pode ser causado pelos médicos e pelo acesso irrestrito da população a estas drogas, já que estão de venda livre e não requer receita médica para adquiri-los.
Em muitos países se encontram outros fatores para o aumento da resistência aos antibióticos, como, a ausência de políticas para o controle e formulação de antibióticos, a situação econômica precária dos sistemas de saúde e a inexistência de programas de vigilância, tanto institucional, quanto nacional5.
A prevalência da resistência do Streptococcus pneumoniae sofre variação considerável entre países e é especialmente grave nos países em desenvolvimento5.
A realidade de países como Espanha, Hungria, França, Japão, Canadá com níveis elevados de cepas altamente resistentes, é bem diferente da situação no Brasil onde dados mostram que a resistência plena à penicilina é rara19.
O gráfico 1 mostra a prevalência da resistência do Streptococcus pneumoniae à penicilina em diversos países nas décadas de 80 e 90.
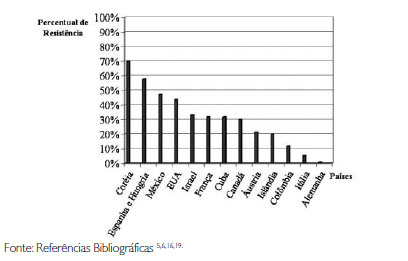
Gráfico 1 - Prevalência da Resistência do Streptococcus pmeumoniae em diversos países nas décadas de 80 e 90.
A Situação no Brasil No Brasil, a prevalência de Streptococcus pneumoniae com resistência intermediária e resistência plena variou de zero a 26,7%, no período de 1981 a 2004. Dados do estudo SIREVA-VIGIA, mostram que, a taxa de resistência intermediária de cepas invasivas deste patógeno oscilou em torno de 17,5% e resistência absoluta em torno de 2,2% no período de 1993 a 20014.
Brandileone e cols1, através do Projeto SIREVA, referem que de 1998 a 2003, houve aumento da resistência de 15,1% para 26,8%. Outro estudo brasileiro a enfocar a sensibilidade do Streptococcus pneumoniae à penicilina e a outros antibióticos, foi o de Mantese e cols3 que de 1999 a 2003, avaliou 140 cepas invasivas. Das 30 cepas com resistência a oxacilina (20,2%), 23 (15,5%) confirmaram resistência à penicilina, restrita aos sorotipos 14, 23F, 19 A, 6B, predominando em crianças abaixo de dois anos de idade. Segundo Nascimento-Carvalho1, os estudos mostraram resistência à penicilina de 20%, semelhante àquelas relatadas por Brandileone e Mantese.
Dados epidemiológicos obtidos de 360 cepas de Streptococcus pneumoniae, isolados de crianças brasileiras com pneumonia e meningite, no período de 1993 a 1996, mostraram que 78,6% das cepas eram sensíveis à penicilina, sendo 20% com resistência intermediária e 1,4% de resistência plena à penicilina12.
Estudos na América do Sul têm mostrado uma prevalência de resistência intermediária e plena à penicilina menor que 20% e 5%, respectivamente18.
O gráfico 2 mostra o percentual de resistência do Streptococcus pneumoniae à penicilina em estados brasileiros.
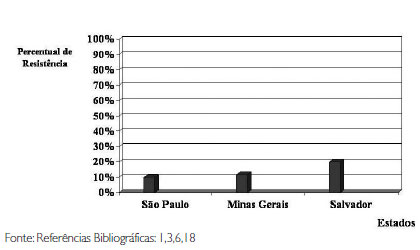
Gráfico 2 - Prevalência da Resistência do Streptococcus Pneumoniae no Brasil na década de 90.
Em virtude de a resistência plena ser relativamente baixa, a penicilina cristalina permanece como primeira opção terapêutica para infecções pneumocócicas sem comprometimento do sistema nervoso central, que necessitem de tratamento hospitalar, assim como a amoxicilina permanece como primeira escolha para o tratamento ambulatorial das infecções pneumocócicas1.
Estratégias de controle e o papel das vacinas antipneumocócicas
As medidas necessárias para limitar a seleção de mutações bacterianas que conferem resistência são: criar redes de vigilância epidemiológica para conhecer a resistência emergente e criar intervenções; educar profissionais de saúde e o público sobre a prescrição e uso de antibióticos; realizar investigações para buscar novas modalidades terapêuticas ou de prevenção de infecções (imunizações).
Em geral, a resistência aos antibióticos de uso comum ocorre por pressão seletiva, devido ao uso freqüente desses fármacos. O mapeamento do perfil de resistência/sensibilidade do Streptococcus pneumoniae deve incluir a determinação do MIC, bem como implementar um sistema de vigilância epidemiológica com monitorização contínua do nível de resistência.
Ao nível hospitalar, deve-se estabelecer programas de controle de infecção nosocomial, ter comitês que possam supervisionar o uso de antibióticos, formular e atualizar periodicamente diretrizes para o tratamento e profilaxia com antimicrobianos, monitorar a quantidade e a modalidade da utilização desses medicamentos, garantir a disponibilidade de serviços de laboratório de microbiologia, assim como zelar pelo desempenho e garantia de qualidade das provas de diagnóstico, da determinação microbiológica e da sensibilidade dos patógenos17.
A coleta de hemocultura de rotina em crianças internadas com pneumonia ou meningite, especialmente em menores de cinco anos de idade, é de fundamental importância e contribuirá para reconhecer o padrão de resistência local, permitindo desenvolver estratégias de controle da infecção pneumocócica6.
Para diminuir a freqüência de resistência, o controle e a restrição do uso de antibióticos, assim como o uso da vacina antipneumocócica conjugada imunogênica para crianças, incluindo os sorotipos associados com resistência, são estratégias de suma importância.
A prevenção da doença pneumocócica baseia-se fundamentalmente na imunização ativa. A imunidade contra o Streptococcus pneumoniae se dá por anticorpos contra os polissacarídeos capsulares.
Na década de 70, criou-se a vacina pneumocócica polissacarídica, contra 14 e depois contra 23 sorotipos (23-valente), que foi aprovada para uso desde 1983. É uma vacina não conjugada, que tem eficácia protetora ruim (61-75%) em crianças menores de dois anos de idade, que é a faixa etária onde ocorre 80% das doenças pneumocócias invasivas. É uma vacina pouco imunogênica. O polissacarídeo capsular do Streptococcus pneumoniae é um antígeno independente da célula T, e não causa resposta imune (produção de anticorpos) em crianças menores de dois anos de idade, que possuem ausência de linfócitos B maduros necessários para a imunidade independente de célula T. Esta vacina polissacarídica fornece boa imunidade em crianças acima de cinco anos de idade. Para a vacina ser efetiva em crianças pequenas, deve-se estimular a resposta imune dependente de célula T, que já está presente desde o nascimento.
Então com o aumento das cepas de Streptococcus pneumoniae resistentes e devido à baixa imunogenicidade da vacina polissacarídica 23-valente em crianças abaixo de dois anos de idade, criou-se a partir de 1990, a vacina pneumocócica conjugada.
A vacina conjugada pneumocócica heptavalente (PREVENAR), foi licenciada a partir do ano de 2000, e contém sete antígenos polissacarídeos capsulares do Streptococcus pneumoniae e são conjugados a uma proteína diftérica, sendo reconhecido pelo sistema imune como T-dependente, conferindo assim imunogenicidade. Esta vacina estimula a resposta imune dependente de célula T, também induz resposta imune célula T independente e atua na resposta imunológica.
Os sorotipos contidos na vacina heptavalente 4, 6B, 9V, 14, 18C, 19F, 23F, são responsáveis por aproximadamente 85% das doenças pneumocócicas em crianças e também são os sorotipos com maior resistência aos antibióticos. Esta vacina também confere proteção contra colonização da nasofaringe pelos sorotipos vacinais, diminuindo o estado de portador de Streptococcus pneumoniae.
A eficácia protetora da vacina conjugada contra a doença pneumocócica invasiva, causada pelos sorotipos contidos na vacina, é de aproximadamente 90%. Também protege contra alguns sorotipos não presentes na vacina, mas que apresentam reação cruzada com os sorotipos vacinais.
O quadro 1 mostra as recomendações da Sociedade Brasileira de Pediatria para uso da vacina antipneumocócica conjugada.

As doses recomendadas para imunização primária com a vacina pneumocócica heptavalente conjugada, pela SBP são: 0,5 ml intramuscular na coxa, aos 2, 4, 6 meses de idade e reforço dos 12 aos 15 meses. Se o lactente tem 7 a 11 meses, sem vacinação prévia, deve receber duas doses da vacina com intervalo mínimo de 4 semanas, e um reforço (3ª dose) após 1 ano de idade, administrada no mínimo dois meses após a segunda dose. Se o lactente tem 12 a 23 meses, sem vacinação prévia, deve receber duas doses da vacina com intervalo mínimo de dois meses, sem necessidade de reforço. Para crianças acima de 24 meses, sem vacinação prévia e imunocompetente, deve receber uma dose da vacina, sem reforço. Em crianças acima de 24 meses, sem vacinação prévia, e com imunodepressão, deve receber duas doses com intervalo de dois meses e uma dose da vacina polissacarídica dois meses após a segunda dose da vacina conjugada.
A resistência antimicrobiana repercute no tratamento de uma grande variedade de doenças infecciosas, logo se tem como prioridade combater os fatores mais pertinentes associados com resistência antimicrobiana, como o uso inadequado de antibióticos na comunidade e no meio hospitalar, a falta de uma vigilância epidemiológica do padrão de resistência antimicrobiana, a inexistência de vacinas contra sorotipos específicos.
CONCLUSÃO
O conhecimento da distribuição regional dos sorotipos do Streptococcus pneumoniae, bem como a sua taxa de incidência, é essencial para o desenvolvimento de estratégias e para avaliação do seu impacto na epidemiologia da infecção pneumocócica invasiva e não invasiva19.
Apesar do aumento do Streptococcus pneumoniae com resistência intermediária à penicilina, não se tem observado aumento na falha do tratamento da pneumonia pneumocócica comunitária. Também não houve diferença nas taxas de mortalidade entre crianças infectadas com Streptococcus pneumoniae sensível ou resistente, tratadas com penicilina24.
O aumento da resistência antibiótica e sua distribuição universal têm implicações importantes no paciente pediátrico. A melhor forma de lidar com resistência do Streptococcus pneumoniae é controlar seu aparecimento e inibir seu aumento.
Deve-se minimizar o uso de antibióticos na criança, especialmente na comunidade e introduzir medidas de controle para diminuir a disseminação nosocomial da infecção.
O uso da vacina antipneumocócica também é promissor, podendo reduzir não só a infecção pneumocócica, mas também diminuir o estado de portador de Streptococcus pneumoniae resistente na nasofaringe, que é importante reservatório para infecção na criança.
Mesmo em áreas com alta taxa de resistência do Streptococcus pneumoniae, os antibióticos beta lactâmicos podem ser usados com segurança como droga de primeira escolha no tratamento da infecção respiratória. O isolamento de uma cepa resistente, em um paciente que não apresente meningite, não significa necessariamente a troca do antimicrobiano. Em doses habituais, a penicilina ou outro beta lactâmico equivalente, seria insuficiente apenas para o Streptococcus pneumoniae com resistência plena.
Fatores de risco devem ser combatidos, evitando o uso indiscriminado de antibióticos, assim como o uso da vacina antipneumocócica, podendo deter a disseminação de cepas resistentes, prevenindo a colonização da nasofaringe e infecção subseqüente por Streptococcus pneumoniae resistente. A vacina antipneumocócia permanece o principal meio para prevenir doença pneumocócica.
É fundamental o conhecimento da realidade local quanto à prevalência do Streptococcus pneumoniae resistente. O monitoramento contínuo da sua sensibilidade deve ser incentivado sempre que possível em todas as regiões, visando detectar precocemente as alterações no padrão de resistência.
A penicilina tem sido e ainda é a droga de escolha para o tratamento de infecção pneumocócica na maioria dos países2.
REFERÊNCIAS BIBLIOGRÁFICAS
1. NASCIMENTO-CARVALHO CM, et al. Cepas invasivas de pneumococo isoladas de crianças e adolescentes em Salvador. J Pediatr 2003;79(3):209-14.
2. PIHLAJAMÃKI M, KOTILAINEN P, et al. Macrolide-resistant Streptococcus pneumoniae and use of antimicrobial agents. Clinical Infectious Disease 2001;33:483-8.
3. MANTESE OC, BRANDILEONE MCC, et al. Prevalência de sorotipos e resistência antimicrobiana de cepas invasivas do Streptococcus pneumoniae. Jornal de Pediatria 2003;79(6).
4. NASCIMENTO-CARVALHO CM, SOUZA MARQUES HH. Recomendação da Sociedade Brasileira de Pediatria para antibioticoterapia em crianças e adolescentes com pneumonia comunitária. Revista Panamericana de Salud Publica 2004;15(6).
5. GONZÁLEZ-SALVATIERRA R, BENGUIGUI Y. Resistancia antimicrobiana en las Américas: magnitud del problema y su contención. Washington: Organización Panamericana de la Salud 2000.
6. BEDRAN MBM, CAMARGOS P, et al. Susceptibility of pneumococcus to penicillin Minas Gerais, Brazil, 1997-2004.
7. CUNHA BA. Therapeutic implications of antibacterial resistance in community - acquired respiratory tract infections in children. Infection 2004;32:98-108.
8. VIEIRA AC, GOMES MC, et al. Streptococcus pneumoniae: a study of strains isolated from cerebrospinal fluid. Jornal de Pediatria 2007;83(1):71-8.
9. WHITNEY CG, FARLEY MM, et al. Decline in invasive pneumococcal disease after the introduction of protein-polysaccharide conjugate vaccine. N Engl J Med 2003;348:1737-1746.
10. TAN TQ, MASON EO, et al. Clinical characteristics of children with complicated pneumonia caused by Streptococcus pneumoniae. Pediatrics 2002:110(1).
11. TAN TQ, MASON Jr EO, et al. Clinical characteristics and outcome of children with pneumonia attributable to penicillin-susceptible and penicillin-nonsusceptible Streptococcus pneumoniae. Pediatrics 1998;102(6):1369-1375.
12. RODRIGUES JC, et al. Diagnóstico etiológico das pneumonias - uma visão crítica. J Pediatr 2002;78(2).
13. DEEKS SL, PALACIO R, et al. Risk factors and course of illness among children with invasive penicillin-resistant Streptococcus pneumoniae. Pediatrics 1999;113(2).
14. GÓMES-BARRETO D, CALDÉRON-JAIMES E, et al. Clinical outcome of invasive infections in children caused by highly penicillin-resistant Streptococcus pneumoniae compared with infections caused by penicillin susceptible strains. Archieves of Medical Research 2000;31:592-598.
15. NASCIMENTO-CARVALHO CM, et al. Community acquired pneumonia among pediatric outpatients in Salvador, northeast Brazil, with emphasis on the role of pneumococcus. Brazilian Journal of Infectious Disease 2001;5(1).
16. KERTESZ DA, DI FABIO JL, BRANDILEONE MC, et al. Invasive S.pneumonaie infection in Latin American children: results of the Pan American Health Organization Surveillance Study. Clin Infect Dis 1998;26:1355-1361.
17. ORGANIZACIÓN MUNDIAL DE LA SALUD. Estrategia mundial de la OMS para contener la resistencia a los antimicrobianos 2001.
18. BEREZIN EN, CARVALHO ES, et al. Streptococcus pneumoniae penicillin non-susceptible strains, in invasive infections in São Paulo. Pediatr Infect Dis J 1996;15(11):1051-3.
19. RENDI-WAGNER P, et al. Prospective surveillance of incidence, serotypes and antimicrobial susceptibility of invasive Streptococcus pneumoniae among hospitalized children in Áustria. Journal of antimicrobial chemotherapy. 2004;53:826-831.
20. SAMORE MH, MAGILL MK, et al. High rates of multiple antibiotic resistance in Streptococcus pneumoniae from healthy children living in isolated rural communities: association with cephalosporin use and intrafamilial transmission. Pediatrics 2001;108(4):856-865.
21. FINKELSTEIN JA, HUANG SS, et al. Antibiotic-resistant Streptococcus pneumoniae in the heptavalent pneumococcal conjugate vaccine era: predictors of carriage in a multicommunity samples. Pediatrics 2003;112(4).
22. LIVINI G, ASHKENAZI S, et al. The increasing penicillin resistance of Streptococcus pneumoniae in Central Israel from 1988-2002. International Pediatrics 2004;19(1).
23. DARKES MJM, PLOSKER GL. Vacina pneumocócica conjugada (proteína diftérica CRM 197) - uma revisão do seu uso na prevenção da infecção pelo Streptococcus pneumoniae. Pediatr Drugs 2002;4(9).
24. PROJETO CARIBE. Penicillin resistant Streptococcus pneumoniae does not increase the risk of clinical failure in children hospitalized with severe pneumonia treated with penicillin - em andamento.
25. HORTAL M, et al. Antibiotic resistence in Streptococcus pneumoniae in six Latin American countries. Microb Drug Resist 2001;7(4):391-401.
26. MICHELOW IC, OLSEN K, et al. Epidemiology and clinical characteristic of community-acquired pneumonia in hospitalized children. Pediatrics 2004; 113 (4): 701-707.
27. BRADLEY JS. Management of community acquired pediatric pneumonia in an era of increasing antibiotic resistance and conjugate vaccines. Pediatr Infect Dis J 2002;21:592-598.
28. MORITA J, ZELLER, et al. Association between antimicrobial resistance among pneumococcal isolate and burden of invasive pneumococcal disease in the community. Clinical Infectious Disease 2002;35:420-7.
29. MARCHISIO P, ESPOSITO S, et al. Nasopharyngeal carriage of Streptococcus pneumoniae in healthy children: implications for the use of heptavalent pneumococcal conjugate vaccine. Emerging Infectious Diseases 2002;8(5):479-484.GIEBINK GS. The prevention of pneumococcal disease in children. N Engl J Med 2001;345(16):1177-1183.
30. BLACK S, SHINEFIELD H, et al. Eficácia e segurança e imunogenicidade da vacina pneumocócica conjugada heptavalente em crianças. Pediatr Infect Dis J 2000;19(3):187-195.
31. MARTINEZ R. Resistência do pneumococo à penicilina e aos macrolídeos: implicações no tratamento das infecções respiratórias. J Bras Pneumol 2005;31(4).
32. GIEBINK GS. The prevention of pneumococcal disease in children. N Engl J Med 2001;345(16):1177-1183.
AVALIAÇÃO
1. A resistência plena do pneumococo à penicilina em relação à reisistência intermediária, no mundo, na última década:
a) ambas estão aumentando.
b) ambas estão se reduzindo
c) a resistência plena está aumentando e a intermediária se reduzindo nos países desenvolvidos
d) a resistência plena esta estacionária e a intermediária decrescendo
e) a resistência plena está estacionária e a intermediária aumentando
2. Com relação ao tratamento de pneumonias em crianças no Brasil, frente a situação da resistência aos antimicrobianos, é correto dizer-se que:
a) deve-se utilizar os betalactâmicos
b) deve-se evitar os betalactâmicos
c) a melhor opção é ceftriaxona
d) a melhor opção é a vancomicina
e) ainda não há consenso sobre o uso de antimicrobianos
3. Sobre a vacinação antipneumocócica pode-se dizer que:
a) a vacina conjugada estimula as células B em lactentes
b) a vacina conjugada estimula as células T em lactentes
c) a vacina polissacarídea estimula as células T em lactentes
d) os sorotipos da vacina heptavelente cobrem cerca de 60 % dos pneumococos patogênicos
e) os sorotipos da vacina polissacarídea cobrem cerca de 80% dos penumococos patogênicos






