Número atual: 19(1) - Março 2019
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
ARTIGOS ORIGINAIS
Avaliação da sobrevida de recém-nascidos pré-termo extremos em hospital universitário
Evaluation of the extreme pre-term newborn survival in a teaching hospital
Milena Marinho da Costa Lima Peixoto; Andreia Braga Araújo; Arnaldo da Costa Bueno; Maria Dolores Salgado Quintans
DOI:10.31365/issn.2595-1769.v19i1p10-15
Universidade Federal Fluminense
Endereço para correspondência:
Recebido em: 23/10/2018
Aprovado em: 7/1/2019
Instituiçao: Universidade Federal Fluminense, Niterói - RJ
Resumo
INTRODUÇÃO: O cuidado de recém-nascidos extremamente pré-termos, especialmente aqueles considerados no limite da viabilidade, transformou-se nas últimas décadas tendo em vista o aumento da sobrevida desses pacientes.
OBJETIVO: Descrever a sobrevida de recém-nascidos extremamente prematuros reanimados em sala de parto em um hospital universitário.
MÉTODOS: Estudo de coorte retrospectiva baseado na coleta e análise de dados de prontuários de recém-nascidos com peso de nascimento inferior a 750 gramas, nascidos entre 2014 e 2015, no Hospital Universitário Antônio Pedro. Foram calculados o p-valor pelo teste exato de Fisher e risco relativo, utilizando o software R.
RESULTADOS: Os 24 pacientes da amostra apresentaram idades gestacionais entre 23/5 e 31/4 semanas, peso de nascimento médio de 596 gramas e média de Apgar de 4 no primeiro minuto e 7 no quinto minuto. Identificou-se sobrevida de 43,75% entre nascidos entre 23 e 27 (6/7) semanas, de 33,33% nos bebês com peso de nascimento inferior a 500 gramas e de 42,9% nos que nasceram entre 500 gramas e 749 gramas. A análise não apresentou significância estatística.
CONCLUSÕES: Os resultados obtidos apoiam a reanimação em sala de parto de recém-nascidos pré-termo extremos e reforçam a necessidade de mais estudos para respaldar a decisão e conduta do neonatologista.
Palavras-chave: Neonatologia; Recém-nascido prematuro; Indice de Apgar; Viabilidade fetal; Reanimaçao cardiopulmonar.
Abstract
INTRODUCTION: The care of extremely preterm newborns, especially those considered at the limit of viability, has been transformed in the last decades in order to increase the survival of these patients. Objective • To describe the survival of extremely premature newborns reanimated in the delivery room at a university hospital.
METHODS: A retrospective cohort study was carried out based on the collection and analysis of data from records of newborns weighing less than 750g born between 2014 and 2015, at the University Hospital Antônio Pedro. The p-value was calculated by Fisher's Exact Test and Relative Risk, using software R.
RESULTS: The 24 patients in the sample had gestational ages between 23/5 and 31/4 weeks, mean birth weight of 596g and mean Apgar of 4 in the first minute and 7 in the fifth minute. A survival rate of 43.75% was identified between 23 and 27 (6/7) weeks, of 33.33% with birth weights below 500g and 42.9% with those born between 500g and 749g. The analysis did not present statistical significance.
CONCLUSIONS: The results support resuscitation in the delivery room of preterm newborns and reinforce the need for further studies to support the decision and conduct of the neonatologist.
Keywords: Neonatology; Infant, premature; Apgar score; Fetal viability; Cardiopulmonary resuscitation.
INTRODUÇÃO
O avanço tecnológico na área de saúde trouxe substancial mudança no cuidado de recém-nascidos (RN) extremamente pré-termos, especialmente aqueles considerados no limite da viabilidade, denominada 'zona cinzenta'.1,2 A zona cinzenta de viabilidade neonatal compreende os RN com idade gestacional (IG) entre 20(°/7) e 25(6/7) semanas.3,4 Para esse grupo, a linha que separa a autonomia do paciente - e, nesses casos, dos pais - das possibilidades terapêuticas não é bem-definida, tornando o processo de decisão médica complexo e carente da consideração de diversos fatores, inclusive dos aspectos éticos envolvidos.1
Na literatura de países desenvolvidos2 há consenso no que diz respeito a se adotar conduta com enfoque em garantir conforto para RN com IG inferior a 22 semanas e uma conduta ativa de reanimação para aqueles com IG superior a 25 semanas. No entanto, há também uma grande variação de recomendações para a população entre 23(°/7) e 24(6/7) semanas com peso de nascimento entre 500 e 599 gramas.2,5 Para essa população, o embasamento para a tomada de decisão quanto à reanimação desses pacientes em sala de parto encontra-se nas estatísticas relativas às taxas de mortalidade, com o entendimento de que a IG está diretamente relacionada à sobrevida.6
O protocolo de reanimação neonatal Reanimação do prematuro < 34 semanas em sala de parto: diretrizes 2016 da Sociedade Brasileira de Pediatria explora os aspectos éticos referentes à decisão de não reanimar RN em sala de parto, determinando 22-23 semanas de IG como limite para viabilidade de vida extrauterina no Brasil.7 Porém, na prática, os dois principais parâmetros utilizados classicamente como preditores de sobrevivência - a IG e o peso ao nascer - com frequência não estão estimados de forma precisa no momento do parto,8,9 necessitando que, muitas vezes, o médico-assistente estabeleça sua conduta já no transcorrer da assistência ao paciente em sala de parto.
O objetivo deste trabalho é descrever e analisar a sobrevida de RN na zona cinzenta de viabilidade, reanimados em sala de parto de hospital universitário, reavivando assim a discussão sobre os dilemas éticos da reanimação dos RN na zona cinzenta de viabilidade.
MÉTODO
O presente estudo foi descritivo com uma abordagem quantitativa, pois dados reais foram coletados de maneira estruturada e analisados estatisticamente a fim de descrever a representatividade amostral de uma determinada realidade.10,11
Para a construção da pesquisa, foram realizadas as seguintes etapas:
• definições iniciais da pesquisa;
• delimitação das variáveis a serem analisadas;
• coleta dos dados;
• análise estatística da amostra.
DEFINIÇÕES INICIAIS DA PESQUISA
Trata-se de estudo de coorte retrospectiva baseada na coleta de dados contidos no banco de dados de nascimentos da maternidade do Hospital Universitário Antônio Pedro. Optou-se por analisar os prontuários dos RN com peso de nascimento igual ou inferior a 749 gramas, com data de nascimento no período de janeiro de 2014 a dezembro de 2015, uma vez que toda população de RN na zona cinzenta da viabilidade neonatal estaria englobada. O campo de investigação foi definido por ser um hospital de atenção terciária com maternidade de alto risco.
Por fim, as questões de pesquisa, conforme apresentadas, foram definidas por se tratar de um tema relevante na prática da Neonatologia atual, podendo fornecer dados pertinentes à realidade brasileira e resultar em associações consistentes para auxiliar na predição de mortalidade/sobrevida.
DELIMITAÇÃO DAS VARIÁVEIS A SEREM ANALISADAS
Assim, elas se basearam em dois grupos: i) características referentes ao binômio mãe-RN - idade materna, IG, peso ao nascimento, sexo, Apgar no primeiro e quinto minutos; e ii) dados referentes ao atendimento médico - tipo de parto, reanimação em sala de parto, internação de unidade de terapia intensiva (UTI) neonatal e uso de surfactante.
COLETA DOS DADOS
Durante o período estipulado para a coleta dos dados, 27 pacientes foram incluídos no estudo. A coleta se deu durante dois meses e foi feita por meio da revisão e análise de prontuários dos pacientes. O estudo foi autorizado pelo Comitê de Ética em Pesquisa do Hospital Universitário Antônio Pedro da Universidade Federal Fluminense (CAAE: 54361716.0.0000.5243). Os dados pertinentes foram transcritos para uma tabela montada em Excel de forma a sistematizar a análise.
ANÁLISE ESTATÍSTICA
A análise dos dados foi feita inicialmente de maneira descritiva através da apresentação do perfil da amostra. Posteriormente, foi realizado o teste exato de Fisher para cada variável, tendo em vista que este busca identificar associação entre variáveis apresentadas e mortalidade/ sobrevida, possuindo uma amostra não pareada e de pequeno tamanho. Foi calculado ainda o risco relativo (RR) com intervalo de confiança de 95%, a fim de identificar uma possível associação de risco entre as variáveis e a ocorrência de mortalidade/sobrevida, complementando o teste exato de Fisher.
Para a análise estatística da amostra foi utilizado o software R com códigos abertos por apresentar uma expansão exponencial e significativa do seu uso entre pesquisadores para tratamento de dados de maneira eficaz.
RESULTADOS
No período de análise foram registrados no Hospital Universitário Antônio Pedro o nascimento de 27 RN vivos com peso inferior a 749 gramas, sendo que 3 deles foram excluídos do estudo por falta de informação sobre o desfecho, totalizando uma amostra final de 24 RN.
A menor IG registrada foi 23(5) e a maior foi 31(4), com média de 26(2) semanas. A maioria dos partos (80,9%) foi do tipo cesariana e as mães tinham média de idade de 25 anos. O peso mínimo foi de 400 gramas e o máximo foi de 735 gramas, com peso médio de 596 gramas. A média de Apgar foi de 4 no primeiro minuto e 7 no quinto minuto. Treze (54,2%) crianças eram do sexo feminino e não houve preponderância de peso entre os gêneros.
Todos os pacientes foram reanimados em sala de parto segundo as recomendações do protocolo de reanimação neonatal da Sociedade Brasileira de Pediatria7 e não houve registro de óbito em sala de parto. Todos foram encaminhados à UTI neonatal da unidade, após as manobras iniciais de reanimação. Todos os RN receberam terapia de reposição de surfactante com média de 1,8 doses administradas.
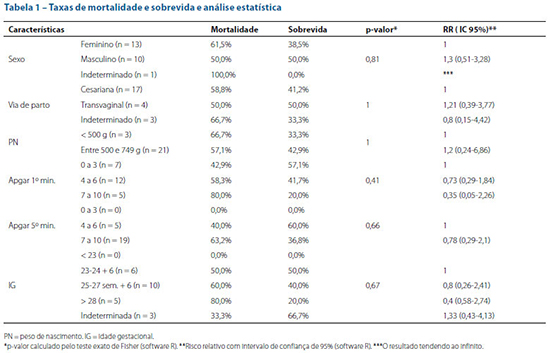
Os resultados obtidos a partir da análise estatística encontram-se descritos na tabela 1. Nenhum p-valor ou RR evidenciou significância estatística para a população em questão.
DISCUSSÃO
Indicar a reanimação de RN pré-termo em idades gestacionais extremas, especialmente daqueles na zona cinzenta de viabilidade, pode ser fundamental para gerar uma discussão ética entre a equipe e os pais. No caso de pacientes com IG inferior a 22 semanas os cuidados limitam-se às medidas de conforto.1 Está clara também a necessidade de reanimar todos aqueles que nascem com idade superior a 25 semanas. Entretanto, há uma variação de condutas para a população entre 23(°/7) e 24 (6/7) semanas.1 A falta de consenso respalda a realização de estudos que possam auxiliar os profissionais de saúde na tomada de decisão.
Historicamente, as mortes dos RN extremamente prematuros ocorrem nas primeiras horas e dias de vida, muitas ainda em sala de parto.12 Neste trabalho não se observou nenhum óbito em sala de parto, o que evidencia que a conduta ativa de reanimação neonatal foi efetiva e obteve sucesso na estabilização dos pacientes até a admissão à UTI neonatal do hospital em que os partos foram realizados.
Os dois principais fatores de risco relacionados à mortalidade dos RN no limite da viabilidade neonatal são IG e peso de nascimento, 13 sendo, portanto, os principais parâmetros que devem ser utilizados na tomada de decisão de reanimar ou não os bebês na zona cinzenta de viabilidade. Assim, a partir dos dados de mortalidade e sobrevida descritos na literatura, pode-se estimar o impacto positivo da reanimação segundo IG e faixa de peso de nascimento. Outros fatores de risco para o óbito já descritos são gênero masculino, pequenos para idade gestacional e Apgar de quinto minuto baixo.13,14 Neste estudo não foi possível estabelecer essa relação.
Nesta amostra, com total de 24 RN, não se observou pacientes com IG inferior a 23 semanas, porém dados da literatura apontam para uma menor sobrevida nessa população.15,16,17 Em 2003, Macfarlane e colaboradores analisaram o desfecho de 1.306 bebês com IG entre 20 e 23 semanas nascidos no Reino Unido e observaram que apenas 35% dos nascidos vivos de trabalho de parto espontâneo apresentaram sinais de vida ao nascer. Destes, nenhum com IG inferior a 23 semanas sobreviveu - com média de tempo de vida de 4 horas - e apenas 4,5% dos RN com 23 semanas sobreviveram após 1 ano de idade.15 Mais recentemente, em 2015, Rysavy et al. correlacionaram o desfecho com a IG de 4.704 RN em diversos centros nos Estados Unidos e mostraram sobrevida de até 5,1% dos RN com IG de 22 semanas, o que evidenciou que a taxa de sobrevida nos pacientes entre 22 e 24 semanas está intimamente ligada à decisão da equipe de adotar ou não uma postura ativa na sala de parto, com uma relação diretamente proporcional entre os fatores.18 Atualmente já há estudos mostrando taxa de sobrevida de 22% nos RN com 22 semanas e 47,5% naqueles com 23 semanas de IG.16,17
Neste estudo foi observada sobrevida de 50% nos RN com IG entre 23 e 24(6/7) semanas e de 40% entre 25 e 27(6/7) semanas. Unindo esses dois subgrupos (entre 23 e 27(6/7) semanas), a taxa de sobrevida foi de 43,7%. Para o peso de nascimento, constatou-se que naqueles com peso inferior a 500 gramas a sobrevida foi de 33,33% e nos que pesaram entre 500 gramas e 749 gramas a sobrevida foi de 42,9%. Dados de 2016 da Rede Brasileira de Pesquisas Neonatais (RBPN) - da qual participam 20 hospitais universitários no Brasil, na sua maioria de referência para pré-natal de alto risco materno e/ou fetal - mostraram, excluindo-se os RN com diagnóstico de malformação congênita e óbitos na sala de parto, sobrevida de 13% dos RN com peso de nascimento entre 400 e 499 gramas; de 37,2% naqueles com entre 500 e 749 gramas; de 17,1% em bebês com IG inferior a 24 semanas; e de 47% nos nascidos com IG entre 24 e 27 semanas (n = 1.356).19 Desse modo, foi possível evidenciar correlação entre esses resultados e o deste trabalho, apresentando taxas de sobrevida muito semelhantes e que suportam a conduta ativa de reanimação.
Ao comparar a sobrevida na população com peso de nascimento entre 500 e 749 gramas, evidenciou-se um valor mais baixo (42,9%) do que aqueles apresentados em estudos internacionais. Em 2009, dados coletados em 669 hospitais dos Estados Unidos integrantes da Vermont Oxford Network mostraram que dos 43.566 RN incluídos na amostra 63,4% com peso ao nascimento entre 500 e 750 gramas sobreviveram.20 Assim, pode-se considerar que a sobrevida encontrada neste estudo foi satisfatória, ainda que menor que a americana. De acordo com a Organização Mundial da Saúde, há diferenças nos desfechos de sobrevida de pré-termos entre países desenvolvidos e em desenvolvimento devido, principalmente, às modernas tecnologias ainda não amplamente disponíveis globalmente,21 o que pode justificar as diferenças encontradas neste estudo em relação aos dados norte-americanos.
Outro lado fundamental da discussão referente à reanimação dos RN no limite da viabilidade são os dilemas éticos que a envolvem, fundamentalmente por se tratar de um grupo de pacientes com grande risco de óbito precoce ou sobrevivência com alta morbidade, principalmente dadas as repercussões neurológicas. Quando a sobrevivência e o prognóstico são incertos e há dúvida sobre qual a melhor conduta a ser adotada, torna-se importante discutir o grau de investimento e intervenção a ser feito.22,23 Assim, deve-se também analisar a questão dos gastos financeiros com esses pacientes, tendo em vista que a verba para o custeio da saúde vem se tornando cada vez mais escassa em países em desenvolvimento como o Brasil.24
Dados americanos mostram que o custo com os RN no limite da viabilidade que evoluem para óbito é menor do que aquele referente aos que sobrevivem às manobras de reanimação e posteriormente à internação em UTI neonatal, justamente porque os óbitos costumam ocorrer ainda nas primeiras horas de vida.
Além disso, há evidências de que as UTIs neonatais são menos dispendiosas financeiramente que as destinadas a adultos, sobretudo com os pacientes que irão a óbito no decorrer da internação.25 Essas informações suportam a tese, então, de que os esforços para a reanimação dos RN em questão, do ponto de vista financeiro, seriam válidos. Neste trabalho, não há informações suficientes que possam agregar novas perspectivas a essa análise. Também foi feita, nesta pesquisa, uma análise estatística buscando evidenciar possível associação entre os desfechos óbito ou sobrevivência e as variáveis sexo, via de parto, peso de nascimento, Apgar de primeiro minuto, Apgar de quinto minuto e IG, com a finalidade de identificar preditores de risco. Devido ao pequeno tamanho da amostra, não foi encontrado nenhum resultado com significância estatística, sendo esta uma limitação deste estudo.
CONCLUSÕES
Os dados apresentados sustentam a indicação de reanimação de todos os RN na sala de parto que se encontrem na zona cinzenta de viabilidade baseada na sobrevida apresentada pela população estudada. Entendemos que mais estudos são necessários para sedimentar a tomada de decisão do pediatra em sala de parto frente ao nascimento de RN no limite da viabilidade neonatal.
REFERÊNCIAS
1. Seri I, Evans J. Limits of viability: definition of the gray zone. J Perinatol. 2008;28 Suppl 1:S4-8. DOI: https://doi.org/10.1038/jp.2008.42
2. Patel RM, Rysavy MA, Bell EF, Tyson JE. Survival of infants born at periviable gestational ages. Clinics in perinatology. 2017;44(2):287-303. DOI: https://doi.org/10.1016/j.clp.2017.01.009
3. Raju TN, Mercer BM, Burchfield DJ, Joseph GF. Periviable birth: executive summary of a joint workshop by the Eunice Kennedy Shriver National Institute of Child Health and Human Development, Society for Maternal-Fetal Medicine, American Academy of Pediatrics, and American College of Obstetricians and Gynecologists. J Perinatol. 2014;34(5):333-42. DOI: https://doi.org/10.1038/jp.2014.70
4. American College of Obstetricians and Gynecologists; Society for Maternal-Fetal Medicine; Ecker JL, Kaimal A, Mercer BM, Blackwell SC et al. Periviable birth: interim update. Am J Obstet Gynecol. 2016;215(2):B2-12.e1. DOI: https://doi.org/10.1016/j.ajog.2016.04.017
5. Guillén Ú, Weiss EM, Munson D, Maton P, Jefferies A, Norman M et al. Guidelines for the management of extremely premature deliveries: a systematic review. Pediatrics. 2015;136(2):343-50. DOI: https://doi.org/10.1542/peds.2015-0542
6. Simják P, Smísek J, Koucký M, Lamberská T, Plavka R, Hájek Z. Proactive approach at the limits of viability improves the shortterm outcome of neonates born after 23 weeks' gestation. J Perinat Med. 2018;46(1):103-11. DOI: https://doi.org/10.1515/jpm-2016-0264
7. Sociedade Brasileira de Pediatria. Programa de Reanimação Neonatal. Reanimação do prematuro < 34 semanas em sala de parto: diretrizes 2016 da Sociedade Brasileira de Pediatria [acesso em 4 set 2018]. Disponível em: http://www.sbp.com.br/fileadmin/user_upload/DiretrizesSBPReanimacaoPrematuroMenor34semanas26jan2016.pdf
8. Ballard JL, Khoury JC, Wedig K, Wang L, Eilers-Walsman BL, Lipp R. New Ballard Score, expanded to include extremely premature infants [access on Mar 31, 2019]. J Pediatr. 1991;119(3):417-23. Available from: https://www.jpeds.com/article/S0022-3476(05)82056-6/pdf
9. Dudley NJ. A systematic review of the ultrasound estimation of fetal weight. Ultrasound Obstet Gynecol. 2005;25(1):80-9. DOI: https://doi.org/10.1002/uog.1751
10. Malhortra NK. Pesquisa de marketing: uma orientação aplicada. 6. ed. Porto Alegre: Bookman; 2012.
11. Triviños ANS. Introdução à pesquisa em ciências sociais: a pesquisa qualitativa em educação. São Paulo: Atlas; 1987.
12. Patel RM, Kandefer S, Walsh MC, Bell EF, Carlo WA, Laptook AR et al. Causes and timing of death in extremely premature infants from 2000 through 2011. New Engl J Med. 2015;372(4):331-40. DOI: https://doi.org/10.1056/NEJMoa1403489
13. Feng Y, Abdel-Latif ME, Bajuk B, Lui K, Oei JL. Causes of death in infants admitted to Australian neonatal intensive care units between 1995 and 2006. Acta Paediatr. 2013;102(1):e17- 23. DOI: https://doi.org/10.1111/apa.12039
14. Schindler T, Koller-Smith L, Lui K, Bajuk B, Bolisetty S; New South Wales and Australian Capital Territory Neonatal Intensive Care Units' Data Collection. Causes of death in very preterm infants cared for in neonatal intensive care units: a population-based retrospective cohort study. BMC Pediatrics. 2017;17(1):59. DOI: https://doi.org/10.1186/s12887-017-0810-3
15. Macfarlane PI, Wood S, Bennett J. Non-viable delivery at 20- 23 weeks gestation: observations and signs of life after birth. Arch Dis Child Fetal Neonatal Ed. 2003;88(3):F199-202. DOI: https://doi.org/10.1136/fn.88.3.F199
16. Mehler K, Oberthuer A, Keller T, Becker I, Valter M, Roth B et al. Survival among infants born at 22 or 23 weeks' gestation following active prenatal and postnatal care. JAMA Pediatr. 2016;170(7):671-7. DOI: https://doi.org/10.1001/jamapediatrics.2016.0207
17. Lynch T, Drennan K. Periviable preterm birth: a descriptive study of deliveries from 2011-2017 [16P]. Obstet Gynecol. 2018;131:177S. DOI: https://doi.org/10.1097/01.AOG.0000533190.67509.04
18. Rysavy MA, Li L, Bell EF, Das A, Hintz SR, Stoll BJ et al. Between-hospital variation in treatment and outcomes in extremely preterm infants. N Engl J Med. 2015;372(19):1801- 11. DOI: https://doi.org/10.1056/NEJMoa1410689
19. Rede Brasileira de Pesquisas Neonatais. Relatório anual 2016 [acesso em 9 out 2018]. Disponível em: http://www.redeneonatal.fiocruz.br/pdf/rbpn_relatorio_2016.pdf
20. Horbar JD, Carpenter JH, Badger GJ, Kenny MJ, Soll RF, Morrow KA et al. Mortality and neonatal morbidity among infants 501 to 1500 grams from 2000 to 2009. Pediatrics. 2012;129(6)1019-26. DOI: https://doi.org/10.1542/peds.2011-3028
21. Beck S, Wojdyla D, Say L, Betran AP, Merialdi M, Requejo JH et al. The worldwide incidence of preterm birth: a systematic review of maternal mortality and morbidity. Bull World Health Organ. 2010;88(1):31-8. DOI: https://doi.org/10.2471/BLT.08.062554
22. Ambrosio CR. Opiniões e perfis dos pediatras brasileiros, instrutores de reanimação neonatal, a respeito das práticas de reanimação em sala de parto em prematuros extremos [acesso em 31 mar 2019]. São Paulo. Tese [Doutorado em Ciências da Saúde] - Universidade Federal de São Paulo; 2015. Disponível em: http://repositorio.unifesp.br/handle/11600/47377
23. Haward MF, Kirshenbaum NW, Campbell DE. Care at the edge of viability: medical and ethical issues. Clin Perinatol. 2011;38(3):471-92. DOI: https://doi.org/10.1016/j.clp.2011.06.004
24. Vieira FS, Benevides RPS. O direito à saúde no Brasil em tempos de crise econômica, ajuste fiscal e reforma implícita do Estado [acesso em 31 mar 2019]. Rev Est e Pesq Américas. 2016;10(3):1-28. Disponível em: http://periodicos.unb.br/index.php/repam/article/view/14896/13217
25. Meadow W, Lagatta J, Andrews B, Lantos J. The mathematics of morality for neonatal resuscitation. Clin Perinatol. 2012;39(4):941-56. DOI: https://doi.org/10.1016/j.clp.2012.09.013