Número atual: 7 (supl 2)(2) - Outubro 2006
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Relato de Caso
Má-rotação intestinal - uma causa de vômitos não-biliosos no período neonatal
Cristina Ortiz Sobrinho Valete1; Lucas Fraga Correa2; Gilmar Stulzner3; Cynthia Amaral Moura Sá4
1. Doutor - professor adjunto pediatria UFF
2. Acadêmico Medicina Unigranrio - acadêmico medicina
3. Especialista em cirurgia pediátrica, Professor Assistente Cirurgia Pediatrica - Professor Assistente Cirurgia Pediatrica
4. Mestre em Saude da Criança, especialista em Neonatologia - Chefe da Neonatologia do Hospital Estadual Adáo Pereira Nunes
Endereço para correspondência:
Cristina Ortiz-Valete
Rua Marques do Paraná, 303 - 3º andar Departamento Materno Infantil
24303-900 - Niterói - RJ
Tel: (21) 2620.2828
Resumo
OBJETIVO: descrever um caso de má-rotação intestinal, que manifestou-se de forma não habitual e evoluiu bem após a intervenção cirúrgica apropriada.
DESCRIÇÃO: recém-nascido de 17 dias, sexo masculino, deu entrada na emergência do Hospital Estadual Adão Pereira Nunes com história de vômitos não-biliosos há uma semana, não-biliosos e desidratação importante. Havia relato de palpação de oliva pilórica. Houve suspeita de estenose hipertrófica do piloro, sendo descartada pela seriografia esôfago-estômago-duodeno. Após as medidas gerais de suporte, foi realizado clister opaco que mostrou posicionamento anormal do cólon, sendo sugerida má-rotação intestinal e indicada intervenção cirúrgica. O paciente evoluiu sem outras intercorrências, tendo alta após 30 dias de internação.
COMENTÁRIOS: o paciente em questão apresentava má-rotação intestinal, com vômitos não- biliosos. Esta malformação não deve ser descartada pela presença de vômitos com estas características, apesar de menos comum.
Palavras-chave: obstruçao intestinal; recém-nascido; emese
Abstract
OBJECTIVE: to relate a clinical case of intestinal malrotation, that presented with an unusual evolution. After surgery, clinical evolution was good.
DESCRIPTION: a seventeen days-old newborn was admitted at the emergency room of Adão Pereira Nunes Hospital presenting dehydration and a one-week non bilious vomiting history. During evolution, there was a palpable pyloric tumor. Pyloric stenosis was suspected but after, it was not confirmed by a seriographic study. After clinical stabilization, radiographic study of the lower gastrointestinal tract was carried out and showed an abnormal colon positioning, suggesting intestinal malrotation. Patient underwent surgery and was discharged after a 30-day hospital stay, without complications.
COMMENTS: this was an intestinal malrotation case who presented with non bilious vomiting. This malformation should not be rulled out in a patient because of this vomiting characteristic, although unusual.
Keywords: intestinal obstruction; infant; vomiting
INTRODUÇÃO:
A má rotação intestinal (MRI) ou rotação intestinal incompleta engloba as múltiplas alterações da rotação e da fixação do intestino, durante o período embrionário.
As alterações anatômicas da rotação intestinal podem ser assintomáticas ou manifestar-se clinicamente com intensidade variável, causando diferentes graus de obstrução até a forma mais grave de volvo intestinal, que pode ocasionar isquemia intestinal e até necrose com perda de segmentos intestinais variáveis e de prognóstico reservado1,2. Aproximadamente 40% dos pacientes irão apresentar sintomas na primeira semana e mais de 50% antes de completar o primeiro mês de vida. A manifestação mais freqüente é a presença de vômitos corados por bile3,4.
O exame mais confiável para se confirmar ou excluir a MRI é o exame contrastado com bário oral, onde a coluna de contraste é observada durante a primeira passagem pelo duodeno até o jejuno. Um exame contrastado com bário ou até mesmo um enema contrastado com bário para mostrar a posição do ceco pode ser útil para elucidar o diagnóstico3,5.
As radiografias simples de abdome podem mostrar o intestino delgado localizado em flanco direito5; uma dobra de intestino fixa e dilatada que não se altera em tamanho, forma e posição em repetidas radiografias de abdome são altamente sugestivas de obstrução mecânica6.
O exame ultrassonográfico do abdome é menos sensível do que o exame contrastado para o diagnóstico de má rotação uma vez que um exame normal pode ocorrer na presença de MRI5. Todavia, quando o ultrassom mostra uma posição anormal dos vasos mesentéricos, deve-se proceder a uma avaliação mais minuciosa em busca da detecção de MRI7.
O correto diagnóstico das alterações cirúrgicas que acometem o recém-nascido faz-se necessário, pois a abordagem terapêutica é bastante variável. Uma história compatível com vômitos não - biliosos e em jato, sinais de peristalse gástrica e "tumor" pilórico palpável ao exame físico associada a uma seriografia- esôfago-estômago-duodeno (SEED) mostrando alongamento e estreitamento persistentes do canal pilórico levam a pensar em estenose hipertrófica de piloro (EHP). A abordagem cirúrgica da EHP, condição em geral benigna, compreende a pilorotomia8.
O objetivo deste trabalho é relatar um caso de má-rotação intestinal diagnosticada inicialmente como estenose hipertrófica do piloro em paciente de apenas 17 dias de vida, dando ênfase aos achados, conduta clínica e cirúrgica.
DESCRIÇÃO DO CASO:
K.Q.A., 17 dias de vida, sexo masculino, pesando 2.400 gramas, internou na emergência do Hospital Estadual Adão Pereira Nunes com quadro de vômitos alimentares há uma semana e relato de massa palpável compatível com oliva pilórica, abdômen flácido e indolor à palpação, peristaltismo presente e evacuações normais. O diagnóstico inicial foi de EHP. Encontrava-se eupnéico, prostrado, reativo ao manuseio, nuca livre, fontanela deprimida, hipocorado +/4+, desidratado 3+/4+, acianótico, ictérico 2+/4+, apirético e apesar disto, sugando o seio materno.
Na história perinatal os seguintes dados estavam disponíveis: parto vaginal, peso 2.775 gramas, gestação a termo, peso adequado para a idade gestacional, Apgar 9/9, tempo de bolsa rota de cinco horas. A mãe, de 31 anos, gesta VI / para VI, foi acompanhada no pré-natal e apresentava no rastreamento durante a gestação, as sorologias para o vírus HIV e sífilis negativas.
No dia da internação o paciente foi submetido à hidratação tendo sido necessário administrar duas etapas rápidas seguidas de manutenção. Foi realizada SEED que evidenciou trânsito normal pelo piloro e dilatação da segunda porção do duodeno com trânsito lentificado neste ponto (Figura 1).
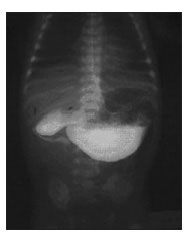
Figura 1 - SEED: A seta mostra retenção do contraste com passagem lentificada pelo duodeno.
Foi descartado então, o diagnóstico inicial de estenose hipertrófica do piloro. A avaliação laboratorial inicial foi a seguinte:
• sódio sérico 131 mEq/L;
• potássio sérico 3.9 mEq/L;
• cálcio sérico 10.5 mg/dL;
• hematócrito 46.5%;
• proteína C reativa positiva;
• leucometria: 18.000 mm3 (0/1/0/0/1/47/43/8);
• glicemia capilar de 100 mg/dL;
• gasometria arterial pH 7.78; pCO2 22; pO2 94; HCO3 35; BE +15;
• radiografia de tórax: presença de infiltrado intersticial bilateral.
Devido ao quadro clínico foram iniciados (no segundo dia de internação) ampicilina e gentamicina venosos e colhida hemocultura.
Como o paciente se mantinha hipoativo e necessitava de hidratação mais amiúde, foi transferido para a Unidade de Terapia Intensiva neonatal ainda no segundo dia de internação. Foi iniciada então, nutrição parenteral total.
No terceiro dia de internação foi realizado um clister opaco que evidenciou deslocamento de todo o cólon para a esquerda (Figura 2), sendo sugerido a partir deste momento o diagnóstico de MRI. Foi indicada a cirurgia, sendo realizada no sétimo dia de internação, após estabilização clínica.
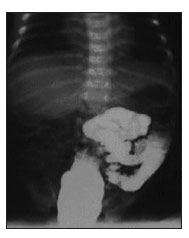
Figura 2 - Clister opaco: a seta mostra cólon á esquerda da linha média.
O inventário da cavidade abdominal revelou intestino delgado à direita do abdome e o ceco fixado na altura da flexura esplênica do cólon de onde saíam diversas bridas (Bridas de Ladd) em direção à segunda porção duodenal, obstruindo parcialmente o trânsito neste ponto. Foi realizada então a liberação das bridas de Ladd, com anastomose duodeno- jejunal em "Diamond Shapped".
O paciente evoluiu sem outras intercorrências e a dieta foi re-introduzida no 9º dia de pós-operatório. A nutrição parenteral foi suspensa cinco dias após o início da dieta enteral. A hemocultura (uma amostra) foi negativa e o tempo total de antibioticoterapia foi de 10 dias. O paciente teve alta hospitalar no 30º dia de internação (23 dias após a cirurgia), pesando 3.600 gramas e sem outras complicações.
DISCUSSÃO:
Na investigação de vômitos no recémnascido, um conjunto de causas deve ser pensado e a hipótese mais provável estará associada ao estado geral da criança, ao tempo de evolução e as características do vômito (Quadro 1)9.

A MRI pode manifestar-se por quadro de sub-oclusão duodenal ou obstrução intestinal grave10. Embora o paciente em questão não tenha manifestado quadro de vômitos biliosos, esta alteração quase sempre está relacionada às doenças do trato digestivo superior, onde o diagnóstico de MRI deve ser considerado. Vale ressaltar mais uma vez que, apesar dos vômitos na MRI em geral serem biliosos, há relatos de casos de vômitos nãobiliosos3 e assim, este diagnóstico deve ser considerado.
Os exames radiológicos contrastados são de grande valia, já que auxiliam na visualização do grau de obstrução, bem como a localização dos segmentos intestinais comprometidos. Com estes dados em mãos uma boa correção cirúrgica pode ser efetuada, proporcionando alívio dos sintomas e melhora do quadro clínico, como foi constatado no pósoperatório do paciente em questão.
Nos Estados Unidos da América esta anomalia ocorre em 1:500 nascidos vivos e pode estar associada a condições clínicas tais como: gastrosquise, onfalocele, refluxo gastroesofágico ou hérnia diafragmática congênita, podendo complicá-las11,12. Há descrição na literatura de associação clínica entre MRI e EHP, sugerindo que a EHP seja descartada antes da correção da MRI13.
Pacientes com MRI têm sido tradicionalmente tratados usando a técnica de Ladd a qual inclui inspeção da raiz mesentérica, rotação em sentido antihorário do intestino médio, liberação das bandas de Ladd, re-posicionamento do ceco no quadrante inferior esquerdo do abdome e apendicectomia14. Todavia, avanços na técnica utilizando a vídeolaparoscopia têm trazido benefícios aos pacientes, como o menor tamanho da incisão, a alimentação mais precoce, o menor tempo de internação bem como menores taxas de complicações, se comparada do procedimento tradicional de Ladd15. Ainda, a laparoscopia pode ser especialmente valiosa para confirmar o diagnóstico em pacientes que não apresentem achados radiológicos clássicos, tendo valor diagnóstico e se necessário, curativo13. No caso em questão, foi realizada a liberação das bridas de Ladd pela técnica convencional e realizada anastomose duodeno-jejunal para desvio do trânsito no ponto de compressão pelo vaso anômalo encontrado.
Recentemente, um caso associado a extensa isquemia intestinal em recémnascido foi abordado de forma conservadora (nutrição parenteral e aspiração nasogástrica), sem ressecções extensas, tendo sido relatado resultado promissor16.
No paciente aqui apresentado havia relato inicial de vômitos não biliosos, o que levou à hipótese diagnóstica de EHP.
Apesar do relato inicial de "oliva pilórica palpável" este fato não foi confirmado por outros examinadores, sendo então necessária uma avaliação por exames contrastados. A SEED mostrou boa passagem do contraste pelo piloro e segunda porção duodenal dilatada com trânsito lentificado neste ponto.
O clister opaco foi um exame valioso, pois definiu bem a posição do cólon e assim, confirmou-se a hipótese de MRI.
A intervenção cirúrgica proporciona alívio satisfatório dos sintomas e deve ser implementada o quanto antes17.
No caso apresentado as bridas foram liberadas e o intestino posicionado de forma que o trânsito intestinal fosse facilitado.
Vale ressaltar que segundo a literatura, há morbidade associada a MRI, mesmo após a correção cirúrgica. Embora a mortalidade no pós-operatório imediato seja praticamente zero, cerca de 25% dos casos podem necessitar de re-internação hospitalar nos primeiros seis meses de pós-operatório; portanto uma orientação detalhada a respeito de uma potencial re-obstrução intestinal em um intestino encurtado ou a possibilidade de ocorrência de distúrbios de motilidade intestinal (vômitos, diarréia e intolerância alimentar) deve ser oferecida aos familiares18,19.
A mortalidade desta anomalia parece ser influenciada também pela presença de volvulo, choque ou extensa gangrena intestinal e nestes casos, pode chegar a 5%20.
Assim, a MRI é uma malformação que requer abordagem específica, cujo diagnóstico pode ser sugerido intra-útero21 e o prognóstico depende do pronto diagnóstico e tratamento, além da presença de outras anomalias associadas.
1. Maksoud JG. Cirurgia Pediátrica. Editora Revinter, Rio de Janeiro, 2a edição. 1998. 1512p.
2. Ford EG, Senac MO Jr, Srikanth MS, Weitzmann J. Malrotation of the intestine in children. Ann Surg. 1992;215(2):172-8.
3. El-Chammas K, Malcolm W, Gaca AM, Fieselman K, Cotten CM. Intestinal malrotation on neonates with nonbilious emesis. J Perinatol. 2006;26(6):375-7.
4. Millar AJW, Rode H, Cywes S. Malrotation and volvulus in infancy and childhood. Semin Pediatr Surg. 2003;12(4):229-36.
5. Maclennan AC. Investigation in vomiting children. Semin. Pediatr Surg. 2003;12(4):220-8.
6. Murthi GVS, Nour S. "Fixed intestinal loop" on abdominal x ray: sine qua non of mechanical intestinal obstruction. Arch Dis Child. 2004;89(4):391.
7. Weinberger E, Winters WD, Liddell RM, Rosenbaum DM, Krauter D. Sonographic diagnosis of intestinal malrotation in infants: importance of the relative positions of the superior mesenteric vein and artery. Am J Roentgenol. 1992;159(4):825-8.
8. Sizenildo SF, Cyrillo AJ, Nóbrega BB, Jacob BM, Esteves E, Teixeira KS. Estenose hipertrófica do piloro: caracterização clínica, radiológica e ecográfica. 2003; Radiol Bras 36(2):111-6.
9. Behrman RE, Kliegman RM, Jenson HB. Tratado de Pediatria, Guanabara Koogan, Rio de Janeiro, 17ª edição, 2004. 2.618p.
10. Townsend CM, Beauchamp RD, Evers BM. Sabiston Tratado de Cirurgia, Elsevier Editora, Rio de Janeiro, 17ª edição, 2005. 2.520p.
11. Demirbilek S, Karaman A, Gurunluoglu K, Akin M, Tas E, Aksoy RT, Kekilli E. Delayed gastric emptying in gastroesophageal reflux disease: the role of malrotation. Pediatr Surg Int. 2005;21(6):423-7.
12. Luis AL, Hernandez F, Rivas S, Ávila LF, Encinas JL, Martines L, Lassaletta l, Tovar JA. Midgut malrotation risk in abdominal wall defect. Cir Pediatr. 2004;17(3):125-8.
13. Croitoru D, Neilson I, Guttman FM. Pyloric stenosis associated with malrotation. J pediatr Surg. 1992;27(6):796.
14. Ming-Hsun W, Wen-Ming H, Wen-His L, Hong-Shiee L, King-Jen C, Wei-Jao C. Laparoscopic Ladd's procedure for intestinal malrotation: report of three cases. J Formos Med Assoc. 2002;101(2):152-5.
15. Gross E, Chen MK, Lobe TE. Laparoscopic evaluation and treatment of intestinal malrotation in infants. Surgical Endoscopy. 1996;10(9):936-7.
16. Houben CH, Mitton S, Capps S. Malrotation volvulus in a neonate: a novel surgical approach. Pediatr Surg Int. 2006;22(4):393-4.
17. Uba AF, Chirdan LB, Edino ST. Intestinal malrotation presentation in the older child. Niger J Med. 2005;14(1):23-6.
18. Murphy FL, Sparnon AL. Long - term complications following intestinal malrotation and the Ladd's procedure: a 15 year review. Pediatr Surg Int. 2006;22(4):326-9.
19. Devane SP, Coombes R, Smith VV, Bisset WM, Booth IW, Lake BD, Milla PJ. Persistent gastrointestinal symptoms after correction of malrotation. Arch Dis Child. 1992;67(2):218-21.
20. Bonadio WA, Clarkson T, Naus J. The clinical features of children with malrotation of the intestine. Pediatr Emerg Care. 1991;7(6):348-9.
21. Cassart M, Massez A, Lingier P, Absil AS, Donner CA. Sonographic prenatal diagnosis of malpositioned stomach as a feature of uncomplicated intestinal malrotation. Pediatr Radiol. 2006;36(4):358-60.






