Número atual: 16(2) - Junho 2016
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
RELATOS DE CASO
Ictiose Lamelar
Lamellar Ichthyosis
Paula Lemos Crisóstomo1; Marina Caversan Brito1; Ivy Machado Pedrini1; Danielle Calil de Sousa1; Dayanna de Oliveira Quintanilha1; Mariana Franco Ferraz Santino1; Rafaela Barreto Araujo Fernandes2; Rafael del Castillo Villalba3; Selma Maria de Azevedo Sias4
1. Graduanda da Faculdade de Medicina da Universidade Federal Fluminense, Niterói, RJ
2. Residente de Pediatria do Hospital Universitário Antonio Pedro, Universidade Federal Fluminense, Niterói, RJ
3. Mestre em Pediatria pela Universidade Federal do Rio de Janeiro. Docente de Pediatria e Gastroenterologia pediátrica do Departamento Materno Infantil da Faculdade de Medicina da Universidade Federal Fluminense, Niterói, RJ
4. Doutor em Ciências Pneumológicas pela Universidade Federal do Rio Grande do Sul, Docente de pediatria, pneumologia e broncoscopista pediátrica do Hospital Universitário Antonio Pedro, Universidade Federal Fluminense, Niterói, RJ
Endereço para correspondência:
Selma Maria de Azevedo Sias
Estrada Caetano Monteiro, 2.301 Condomínio Fazendinha, Pendotiba
24320-570 - Niterói - RJ
Telefone: (21) 2616-4328, (21) 98136-4328, (21) 2629-9177
FAX: (21) 2629-9017
selma_sias@vm.uff.br
Resumo
OBJETIVO: Relatar um caso raro e grave de ictiose congênita conhecida como ictiose lamelar, enfatizando a evolução clínica, o tratamento e o desfecho.
DESCRIÇÃO DO CASO: A paciente nasceu com fenótipo de bebê coloide, incluindo leucoma central bilateral. Evoluiu com descamação extensa da superfície corporal, necessitando de terapia intensiva. Apresentou episódios de sepse, desconforto respiratório, anemia, distúrbio nutricional e necrose de um quirodáctilo. Diante do suporte terapêutico, com ênfase aos cuidados clínicos, nutricionais, oftalmológicos e dermatológicos, a evolução foi satisfatória após a gastrostomia devido à dificuldade de sucção pelo eclábio. Recebeu alta hospitalar, mantendo a descamação tegumentar. Durante o acompanhamento ambulatorial, teve boa evolução, sem outras complicações, e atualmente recebe alimentação por via oral com previsão de retirada da gastrostomia.
DISCUSSÃO: A ictiose congênita abrange um grupo heterogêneo de doenças que apresenta descamação da pele como principal manifestação clínica. Pode ser classificada de acordo com peculiaridades histológicas, genéticas e clínicas. Ressalta-se a importância de cuidados intensivos quanto ao aporte hídrico e nutricional, quadro infeccioso e sequelas dermatológicas. Uma relação de confiança entre a equipe médica e os familiares é imprescindível para esclarecer pontos importantes a respeito do cuidado do paciente, além do aconselhamento genético para gestações futuras.
Palavras-chave: Ictiose lamelar, arlequim, recém-nascido, tratamento.
Abstract
OBJECTIVE: We aim to report a rare and severe case of congenital ichthyosis known as lamellar ichthyosis, emphasizing the clinical course, treatment and outcome.
CASE DESCRIPTION: The patient was born as collodion baby phenotype, including bilateral central leukoma. She developed an extensive body surface flaking and required intensive care. She evolved episodes of sepsis, respiratory distress, anemia, nutritional disorder and necrosis of chirodactyl. Due to therapeutic support, with emphasis on clinical, nutricional, eye and skin care, the evolution was satisfactory after gastrostomy that was indicated due to eclabium sucking difficulty. She was discharged in spite of keeping the cutaneous peeling. Her follow up evolved with no further complications. At present, she is able to take oral nutrition and expects to have the gastrostomy removed at any time.
DISCUSSION: Congenital ichthyosis covers a heterogeneous group of diseases with present skin peeling as the primary clinical manifestation. It can be classified according to histological, genetic and clinical peculiarities. Intensive care, especially regarding fluid and nutrient intake, infectious condition and dermatological sequelae are important. A relationship of trust between the medical team and the family is also essential in order to clarify important aspects about patient care in addition to genetic counseling for future pregnancies.
Keywords: Lamellar ichthyosis, harlequin, newborn, treatment.
INTRODUÇÃO
As ictioses são um grupo de genodermatoses, cujo defeito está presente no processo de queratinização. Pode ser classificada em diversas formas de acordo com características histológicas, genéticas e clínicas. As de maior relevância são ictiose vulgar, ictiose recessiva ligada ao cromossomo X, hiperqueratose epidermolítica, ictiose lamelar, eritrodermia ictiosiforme congênita e ictiose arlequim.1 A principal característica em comum é a pele em escamas, justificando a origem do nome, Ichthys, que do grego significa peixe, fazendo menção às escamas do peixe.2
A ictiose lamelar é uma afecção rara, apresentando incidência de 1:200.000-300.000 nascimentos, com distribuição igual entre os gêneros. Manifesta-se ao nascimento, e o recém-nascido geralmente está envolvido por uma membrana de material córneo que descama nos primeiros 10 a 14 dias. Depois desse período, aparece um eritema difuso que evolui para escamas espessas, às vezes escuras, as quais se distribuem em um padrão em mosaico por toda a superfície corporal, com predomínio em áreas flexoras.
Além disso, ocorrem ectrópio e eclábio associados a distrofias ungueais e alopecia.2 Os pacientes com ictiose apresentam um período neonatal crítico, devido aos riscos associados a complicações de uma importante, porém debilitada barreira natural: a pele.3
Geralmente, o bebê coloide apresenta diversas complicações no período neonatal, sendo as principais: hipotermia, desidratação, infecção cutânea, fissuras, sepse, conjuntivite e compressão mecânica do tórax e dos membros.4 Devido às complicações, a maioria desses recém-nascidos apresenta desfecho fatal, em geral na primeira semana de vida. Outras complicações, como, por exemplo, eclábio, ectrópio, necrose tecidual, ulceração corneana e desnutrição, têm sido descritas.1,3,5 Sendo assim, torna-se importante compartilhar a evolução bem-sucedida desse caso, contribuindo com o manejo clínico de experiências futuras.
DESCRIÇÃO DO CASO
RRC, branca, sexo feminino, nasceu em Angra dos Reis, Rio de Janeiro, por parto vaginal, com tempo de bolsa rota de duas horas, líquido claro com grumos, idade gestacional de 35 semanas, peso de 2.670g, APGAR 9 no primeiro e quinto minutos. Apresentava-se envolvida por membrana coloidal, desenvolvendo, posteriormente, áreas de descolamento da epiderme com fissuras, ectrópio bilateral e leucoma central bilateral. Configurou-se o diagnóstico de ictiose congênita (figuras 1 e 2). Dois dias depois, foi transferida para Unidade de Terapia Intensiva (UTI) neonatal do Hospital Universitário Antônio Pedro da Universidade Federal Fluminense (HUAP-UFF).
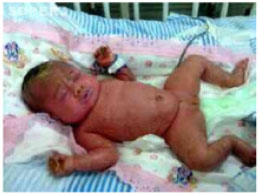
Figura 1. Paciente internada no HUAP-UFF apresenta áreas extensas de deslocamento da epiderme.
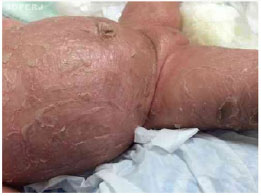
Figura 2. Áreas de descolamento da epiderme com fissuras.
Mãe com 22 anos, primigesta, com história de infecção do trato urinário tratada no terceiro trimestre de gravidez, 7 consultas de pré-natal; sorologias negativas. Pais consanguíneos (primos de primeiro grau).
Na UTI neonatal do HUAP-UFF, a paciente foi mantida em incubadora aquecida e umidificada, bem como tratada com vaselina sólida estéril, óleo mineral e solução oleosa à base de ácidos graxos essenciais e triglicerídeos de cadeia média (Dersani®). Para o quadro oftalmológico, fez uso de gatifloxacino 0,3% colírio (Zymar®); lágrima artificial contendo hialuronato de sódio 0,15% (Hyabak®); gel oftalmológico de dexpantenol (Epitegel®) e tretinoína tópica 0,05% para as pálpebras superiores.
Permaneceu em hidratação venosa através de cateterismo umbilical nos 4 primeiros dias de internação. Como não apresentava sucção adequada, a dieta foi iniciada por meio de sonda nasojejunal, com fórmula láctea infantil enriquecida com ferro, complemento vitamínico e sulfato ferroso.
Evoluiu com sepses neonatal precoce e tardia, devidamente tratadas, sendo isolada nas hemoculturas Staphylococcus aureus resistente à meticilina (MRSA) e Staphylococcus epidermidis. Apresentou desconforto respiratório e redução do hematócrito em 3 ocasiões (8,7%, 18% e 21,8%), necessitou de oxigenoterapia (hood e macronebulização) por 50 dias e terapia transfusional. Para a analgesia, foram utilizados fentanil, metadona, morfina, tramadol e dipirona regular.
Foi transferida para a enfermaria de lactentes aos 64 dias de vida em uso de tramadol, clonazepam e dipirona; mantendo as demais prescrições dermatológicas e cuidados gerais com a pele. Evoluiu com um episódio de sepse, com 2 hemoculturas isolando Staphylococcus epidermidis. Devido à impossibilidade de acesso venoso periférico, foi tratada com teicoplanina por via intramuscular por 10 dias. Desde então, manteve-se estável clinicamente e não apresentou novos episódios infecciosos.
Durante a internação, permaneceu com dificuldade de sucção devido ao eclábio e má aceitação da dieta pela sonda nasoenteral (episódios repetidos de êmese após introdução da dieta), optando-se pela gastrostomia para garantir o aporte nutricional. Posteriormente, evoluiu com necrose da falange distal do quarto quirodáctilo esquerdo, cuja conduta foi expectante, por não haver sinais infecciosos e ter sido possível a liberação das faixas constritivas de pele. Recebeu alta após 3 meses de vida, com dieta plena pela gastrostomia com fórmula infantil indicada para lactentes de 6 meses, gatifloxacino 0,3% colírio, dexpantenol pomada e Dersani® em todo o corpo, mupirocina em casos de rachaduras ou fissuras cutâneas e orientação para acompanhamento ambulatorial na Pediatria, Oftalmologia, Dermatologia e Genética.
Desde a alta hospitalar, a evolução tem sido satisfatória, sem complicações infecciosas, havendo perda apenas de pequena área da polpa digital do quirodáctilo afetado. Atualmente, tem recebido alimentação via oral com previsão de retirada da gastrostomia.
Este relato de caso foi aprovado pelo Comitê de Ética em Pesquisa do HUAPUFF (CAAE nº 0154025800009) e teve o termo de consentimento livre e esclarecido assinado pela progenitora.
DISCUSSÃO
A ictiose é uma desordem dermatológica rara, de origem genética, que afeta o metabolismo da queratina e o trânsito celular nas camadas epidérmicas.6 A grande maioria das ictioses é herdada, mas formas adquiridas podem desenvolver-se, geralmente relacionadas à malignidade, doença autoimune ou infecciosa e deficiência nutricional.1
A fisiopatogenia envolve a hiperplasia epidérmica e a formação de excesso de camada córnea, sendo acompanhada por descamação anormal e acúmulo visível de escamas sobre a superfície da pele em um indivíduo que possui mutação em genes relacionados à diferenciação de queratinócitos. São reconhecidas mais de 50 mutações.1
A ictiose congênita é dividida em formas não sindrômicas e sindrômicas. Entre as não sindrômicas, estão: ictiose vulgar; ictiose recessiva ligada ao cromossomo X; hiperqueratose epidermolítica; ictiose lamelar; eritrodermia ictiosiforme congênita e ictiose arlequim.16 O caso aqui relatado, devido às características clínicas, corresponde à ictiose lamelar.
A ictiose lamelar é uma genodermatose autossômica recessiva rara, de expressão variável, envolvendo uma mutação no gene transglutaminase (TGM1) no cromossomo 14, havendo, porém, relato da existência de outros genes mutados, como, por exemplo, icthyin, ALOX3/12B, FLJ39501 e ABCA12. A mutação desse gene na área de codificação para Arg141 e Arg142 promove desestabilização de proteínas, tornando suscetível a degradação proteolítica. A forma mais grave apresenta uma incidência de 1 a cada 300.000 nascimentos.7
O quadro clínico desse tipo de ictiose é marcado pela presença de uma pele em aspecto de "armadura" devido a grossas placas corneanas, isto é, descamação lamelar sobre toda a extensão do corpo, formada por escamas aderentes e escuras.8 Normalmente, está presente ao nascimento uma membrana de colódio, translúcida apertada, cobrindo o corpo do recém-nascido, que se desfaz nas primeiras semanas de vida com a aplicação emoliente. As extremidades, mãos e pés, também cobertos pelas escamas, configuram o ceratoderma palmoplantar.1,8
A paciente descrita no caso nasceu com membrana de colódio e, posteriormente, desenvolveu ceratoderma palmoplantar com necrose do quarto quirodáctilo esquerdo. Foi necessário realizar descamações manuais, sendo a conduta quanto à necrose expectante, visto que, retirando-se as faixas constritivas de pele que comprometem a vascularização, a perfusão poderia ser restaurada. Essa forma de ictiose pode ser acompanhada de ectrópio, edema conjuntival e eclábio,7 como ocorreu no caso aqui relatado. Além disso, a criança apresentava leucoma central bilateral, representado por uma opacificação corneana desencadeada, geralmente por cicatrização a partir de ulceração corneana. O diagnóstico ao nascer é eminentemente clínico.9
O tratamento precoce é centrado em cuidados de suporte, incluindo a prevenção de infecção, a manutenção da hidratação e do estado nutricional, além do tratamento oftalmológico. Deve-se estar atento para a perda transepidérmica de água, gerando desidratação hipernatrêmica e aumento da perda de calor.1
As causas mais frequentes de morte são as infecções respiratórias e sepse, ainda que tenha sido documentada uma diminuição da taxa de mortalidade devido à melhoria dos cuidados intensivos neonatais. Deve indicar-se um rigoroso lavar de mãos e medidas de antissepsia no manejo do recém-nascido. Para prevenir a infecção, é importante também restringir, na medida do possível, a colocação de cateteres intravenosos e a realização de exames excessivos, que podem ser potenciais portas de entrada para micro-organismos.10
O recém-nascido deve ser encaminhado diretamente para unidade de terapia intensiva em ambiente de maior umidade e deve ser cuidadosamente monitorizado para a temperatura corporal, os sinais vitais e os eletrólitos séricos. A suplementação calórica também é exigida, devido ao hipercatabolismo que se instala após o nascimento.1
Emolientes são o pilar do tratamento para controlar a descamação e melhorar a função de barreira da pele. Retinoides tópicos também podem ser úteis na redução das escamas em áreas localizadas.1 No caso relatado, a paciente permaneceu na UTI em incubadora umidificada e aquecida por 64 dias, utilizando substâncias lubrificantes na pele e nos olhos durante toda a internação hospitalar.
Deve-se considerar analgesia em caso de dor, devendo ser manejada de acordo com a intensidade. A administração de opioides está indicada nos casos mais intensos, como foi visto no caso relatado.10
O prognóstico da ictiose lamelar varia com a presença ou não de complicações associadas. A descamação lamelar provoca quebra da barreira dermatológica, constituindo uma porta de entrada para infecções secundárias localizadas ou generalizadas, como no caso aqui descrito, em que houve isolamento de Staphylococcus aureus. Entretanto, outros micro-organismos gram negativos e positivos podem estar envolvidos. Nossa paciente, durante a internação, tanto na UTI neonatal quanto na enfermaria pediátrica, apresentou episódios de sepses documentadas por hemocultura.
A rigidez da pele restringe os movimentos respiratórios, gerando hipoventilação e podendo, inclusive, evoluir com parada respiratória. Outro tipo de complicação é o ectrópio, que pode promover ulceração por meio da exposição contínua da córnea, sendo imprescindível o uso frequente de colírio de metilcelulose como profilaxia. Nossa paciente apresentou melhora do ectrópio e do edema conjuntival, após conduta indicada pela oftalmologia.
O eclábio dificulta bastante a alimentação por via oral, de forma que a nutrição pode ser realizada por via venosa ou sonda nasogástrica ou nasoenteral.9 O peso do recém-nascido é um dos melhores parâmetros de monitorização do estado nutricional.10 A nossa lactente necessitou de alimentação nasojejunal e gastrostomia, prevendo a alta hospitalar. Com a melhora clínica, atualmente está recebendo alimentação por via oral, com previsão de fechamento da gastrostomia. O cuidado ambulatorial desse tipo de doença necessita de assistência multidisciplinar de forma contínua, envolvendo fisioterapeuta, nutricionista, oftalmologista, dermatologista, pediatra, geneticista, terapeuta ocupacional e assistente social.
Quando um paciente é diagnosticado com ictiose, deve-se priorizar aconselhamento genético apropriado, explicando a natureza da doença, o papel da hereditariedade e a probabilidade de eventos futuros na família. Nesse contexto, o diagnóstico prénatal é essencial, pois permite saber se o feto foi afetado, havendo, assim, a preparação psicossocial da família, antecipando problemas de gravidez e parto.
São opções de técnicas de diagnóstico prénatal, a análise de DNA obtido por amniocentese entre as semanas 15 e 20 ou por biópsia de vilocorial obtido entre as semanas 10 e 12. O risco de perda fetal com essas técnicas é inferior a 0,51%. Outros métodos não invasivos desenvolvidos são o estudo de DNA de células fetais ou de DNA fetal livre em circulação materna e a utilização da ultrassonografia 3D ou 4D.1,11
É importante, na triagem de gravidez subsequente, realizar o diagnóstico pré-natal de ictiose, especialmente o diagnóstico genético pré-implantação. Uma opção seria realizar a biópsia de pele fetal com análise de DNA, utilizando ultrassonografia 3D ou 4D em torno de 19 a 23 semanas de gestação.11 No caso exposto, os pais eram consanguíneos, o que traria uma possibilidade maior de ocorrer a doença em uma gestação seguinte.7 Os pais do caso relatado encontram-se em acompanhamento genético no HUAP-UFF.
A ictiose lamelar representa um grande desafio para a equipe de saúde, incluindo o manejo neonatal e o acompanhamento clínico. Enfatizamos a necessidade de cuidados intensivos, especialmente relacionados ao aporte hídrico e nutricional, ao quadro infeccioso e sequelas dermatológicas e de apoio multiprofissional. Uma relação de confiança entre a equipe médica e os familiares também é imprescindível, a fim de esclarecer pontos importantes a respeito do cuidado do paciente, além do aconselhamento genético para gestações futuras.
AGRADECIMENTOS
Agradecemos à Professora Doutora Claudete Aparecida Araújo Cardoso pelo incentivo a esta publicação e, em especial, aos pais do bebê pela confiança depositada na equipe.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Choate K, Dyer JA, Corona R. 2015. Overview of the inherited ichthyoses. UpToDate. 2015.
2. Ministério da Saúde. Protocolo clínico e diretrizes terapêuticas. Ictioses hereditárias. Portaria SAS/MS 2010; 13.
3. Craiglow G. Ichthyosis in the newborn. Semin Perinat. 2013; 37(1): 2631.
4. Saavedra JD, Sierralta MJS, Saavedra CD, Rivera VC, Cerda FC. Ictiosis congénita tipo laminar, reporte de un caso. Rev ANACEM 2013; 7(2): 1002.
5. Jiménez MJO, Fernández AJ, Molina JV, Lorenzo MPD. Harlequin ichthyosis. An Pediatr 2014; 80(4): 263.
6. Azulay I, Schirr LA, Sokoloski V, Schirr G. Arlequim: revisão de literatura e relato de caso. Pediatr mod 2013; 49(7): 289-94.
7. Matsuno CA, Santana LOB, Simis DRC, Barbo MLP, Vieira MW. Ictiose lamelar: um relato de caso. Rev Fac Ciênc Méd 2014; 16(3): 1517-8242.
8. Georgetti FCD, Eugênio GR, Volpe HT. Ictiose arlequim: relato de caso e revisão de literatura. Rev Paul Pediatria 2006; 24 (1): 903.
9. Aigner C, Gajardo A, Matiello M. Relato de caso: bebê arlequim ictiose congênita. Arq Catarin Med 2008; 37(4): 5356.
10. Taieb A, Labreze C. Collodion baby: whats new. Journal of the European Acad Dermatol Venereol 2002; 16: 4367.
11. Rodríguez LP, Ginarte M, Vega A, Toribio J. Autosomal recessive congenital ichthyosis. Actas Dermosifilogr 2013; 104 (4) :27084.






