Número atual: 22(4) - Dezembro 2022
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Pneumonia necrotizante e seus desfechos em um hospital pediátrico do Sul do Brasil
Necrotizing pneumonia and its outcomes in a pediatric hospital in Southern Brazil
Maria Augusta Bogo1; Fernanda Emy Inumaru2; Djulia Adriani Frainer1; Mari Lúcia Correa1; Ellis Cristina Cunha Marques Dias2; Tiago Neves Veras2
DOI:10.31365/issn.2595-1769.v22i4p195-201
1. Universidade da Região de Joinville, Medicina - Joinville - Santa Catarina - Brasil
2. Hospital Infantil Jeser Amarante Farias, Pediatria - Joinville - Santa Catarina - Brasil
Endereço para correspondência:
Recebido em: 23/05/2022
Aprovado em: 06/10/2022
Resumo
INTRODUÇÃO: A pneumonia necrotizante é uma complicação rara e grave da pneumonia adquirida na comunidade, acometendo principalmente pré-escolares imunocompetentes.
OBJETIVO: Analisar o perfil epidemiológico da doença e seus desfechos em um hospital pediátrico do sul do Brasil.
MÉTODOS: Estudo observacional do tipo coorte retrospectivo e de caráter descritivo acerca dos pacientes com diagnóstico de pneumonia necrotizante em um Hospital Pediátrico do Sul do país entre janeiro de 2013 e dezembro de 2020.
RESULTADOS: Considerando um total de 4.538 pacientes, a prevalência de PN foi de 86 pacientes (1,89%). O tratamento clínico foi realizado em 52,3% dos pacientes, e o tratamento cirúrgico, em 47,7% dos pacientes. A média do uso de antibiótico por paciente foi de 3,05 antibióticos, variando o uso de 1 a 11 antibióticos diferentes. As complicações representaram 91,9% dos casos e ao todo 50% dos pacientes foram internados na unidade de terapia intensiva. Ao final do estudo, um paciente foi a óbito.
CONCLUSÕES: Esta análise demonstrou que a PN requer tempo prolongado de hospitalização, bem como necessidade de esquemas de antibioticoterapia diferenciados e intervenções cirúrgicas complementares aos que evoluíram com complicações. Logo, a PN apresenta baixa mortalidade, bom prognóstico, mas alta complexidade no tratamento.
Palavras-chave: Pediatria. Pneumonia necrosante. Antibacterianos. Procedimento cirúrgico operatório. Prognóstico.
Abstract
INTRODUCTION: Necrotizing pneumonia is a rare and severe complication of community-acquired pneumonia, affecting mainly immunocompetent preschool children.
OBJECTIVE: Analyze the epidemiological profile of the disease and its outcomes in a pediatric hospital in southern Brazil.
METHOD: This is an observational, retrospective and cohort study; with descriptive character, that analyzes the patients with diagnosis of necrotizing pneumonia in a pediatric hospital in the south of the country from January 2013 to December 2020.
RESULTS: Considering an overall of 4,538 patients, the prevalence of necrotizing pneumonia was 86 patients (1.89%). Clinical treatment was performed in 52.3% of patients, while surgical treatment in 47.7%. The mean antibiotic use per patient was 3.05 antibiotics, ranging from 1 to 11 different types of them. Complications represented 91.9% of the cases, and a total of 50% of the patients were admitted to the intensive care unit. At the end of the study, one patient died.
CONCLUSION: This analysis showed that patients with necrotizing pneumonia require prolonged hospitalization time, multiple antibiotic therapy regime and complementary surgical interventions for those who developed complications. Despite this, it evolved with favorable outcomes, resulting in low mortality, good prognosis, but high treatment complexity.
Keywords: Pediatrics. Pneumonia, necrotizing. Anti-bacterial agents. Surgical Procedure, Operative. Pprognosis.
INTRODUÇÃO
A pneumonia adquirida na comunidade (PAC) é a maior causa infecciosa de morte em crianças em todo o mundo, representando mais de 22% de todas as mortes em crianças de 1 a 5 anos.1 Dentre as complicações da PAC, a mais grave é a pneumonia necrotizante (PN), que representa cerca de 0,8-7% dos casos de PAC.2
A PN foi descrita na população pediátrica em 1994, quando houve um aumento da incidência da doença nas regiões onde a vacinação pneumocócica não foi implementada.3 Considerada uma forma grave de supuração, a PN é caracterizada por necrose coagulativa e liquefativa do parênquima pulmonar devido a uma vasculite, ativação do sistema de coagulação e oclusão trombótica de vasos intrapulmonares que ocasionam a formação de cavidades que podem formar pneumatoceles ou evoluir para abscessos pulmonares.4
As principais etiologias compreendem infecções bacterianas causadas pelo Streptococcus pneumoniae, Staphylococcus aureus e a Klebsiella pneumoniae.5-8 Dentre os pacientes mais afetados, estão crianças imunocompetentes do sexo feminino com idade média de 4 anos.5 As características clínicas se assemelham às de pneumonia não complicada, e tornam-se casos suspeitos pacientes que apresentam piora do quadro clínico em concomitância ao uso de antibioticoterapia.9 Devido ao comprometimento vascular, há menor eficácia do antibiótico, resultando em uma infecção descontrolada com desvitalização do tecido pulmonar, envolvimento pleural, risco de desenvolvimento de fístulas broncopleurais e evolução para septicemia.10
O diagnóstico definitivo é realizado com a tomografia computadorizada (TC) de tórax com contraste, e os achados incluem perda da arquitetura pulmonar, diminuição ou ausência da vascularização e formação de múltiplas cavidades de paredes finas.2,6 O tratamento é feito por um longo período de antibióticos intravenosos e intenso monitoramento do paciente. A intervenção cirúrgica é reservada para os casos de falha do tratamento conservador ou do surgimento de complicações como empiema pleural e fístula broncopleural.10 No entanto, apesar de sua gravidade, a PN apresenta baixa mortalidade, sendo que as alterações radiográficas são amplamente resolvidas após 5 a 6 meses, e apenas uma minoria fica com a função pulmonar levemente comprometida.2,6
Atualmente, os casos seguem em ascensão devido ao reconhecimento mais precoce através do uso ampliado de TC de tórax e modificação das cepas pneumocócicas após a introdução da vacina antipneumocócica.11 Isso fomenta a importância de se analisar o perfil epidemiológico da doença, bem como os desfechos que a envolvem.
METODOLOGIA
Desenho do estudo
Trata-se de um estudo observacional do tipo coorte retrospectivo e de caráter descritivo acerca dos pacientes com diagnóstico de PN no Hospital Infantil Dr. Jeser Amarante Faria, em Joinville-SC. Esse hospital é referência para atendimento de alta complexidade para o estado de Santa Catarina, apresentando um moderno parque tecnológico e Acreditação Hospitalar, certificação nacional de qualidade para os serviços de saúde. O estudo foi avaliado pelo Comitê de Ética em Pesquisa (CEP) do Hospital Regional Hans Dieter Schmidt, sob o CAAE 40279820.3.0000.5363, e aprovado sob o parecer 4.442.284, tendo sido realizado conforme as diretrizes estabelecidas na Resolução 466/2012 do Conselho Nacional de Saúde.
População do estudo
Foram incluídos no estudo todos os pacientes com diagnóstico de PN no hospital supracitado, entre janeiro de 2013 a dezembro de 2020. A população estudada foi selecionada através do diagnóstico realizado por TC de tórax. Foram analisados todos os laudos que nesse período apresentaram pelo menos uma das seguintes descrições: '''necrose'', ''necrosante'', ''necrotizante'', ''abscesso'', ''abscedação'', ''abscedações'', ''cavitação'', ''cavitações'', ''empiema'', ''gasoso'', ''bolhoso'' e ''liquefação''. A análise resultou em 167 laudos, os quais foram analisados individualmente e excluídos aqueles que foram diagnosticados com outras doenças ou apresentavam prontuários incompletos, obtendo-se um total de 86 pacientes.
Variáveis analisadas
Os dados foram coletados através do prontuário eletrônico, e as seguintes informações foram analisadas: perfil epidemiológico (gênero, idade e cidade de origem), ano do diagnóstico, sinais clínicos no momento da internação, conforme classificação da Sociedade Brasileira de Pediatria, necessidade de oxigênio complementar, comorbidades, uso de antibiótico prévio à internação, resultados de hemocultura e cultura de líquido pleural, antibióticos administrados e tempo de antibioticoterapia, tempo de UTI, necessidade de ventilação mecânica e tempo total, complicações, necessidade de dreno de tórax, tempo de internação e desfecho do paciente. Em relação aos sintomas, antibióticos e complicações, o mesmo paciente pode ter apresentado mais de uma opção em cada variável.
Análise estatística
As variáveis categóricas são apresentadas pela sua frequência e percentagem. As variáveis quantitativas, por sua média e variação interquartil. Tais análises se apresentam através de tabelas e gráficos. Os dados foram analisados no software estatístico STATA versão 17.
RESULTADOS
No período analisado, 86 pacientes pediátricos foram internados devido ao quadro de PN no referido hospital. A prevalência de PN foi de 1,89%, considerando um total de 4.538 pacientes internados por pneumonia de 2013 a 2020. A faixa etária das crianças variou entre 0 e 14 anos de idade, com média de 3,8 anos, sendo a mais frequente entre 2 e 6 anos. Houve predominância do gênero feminino no estudo. Metade das crianças hospitalizadas são procedentes de Joinville, sendo a outra metade proveniente de diferentes cidades do estado. Parcela significativa dos pacientes fez uso de antibiótico previamente à internação e uma pequena parcela deles possuía alguma comorbidade prévia, como prematuridade, asma, cardiopatia ou hemoglobinopatias (Tabela 1).
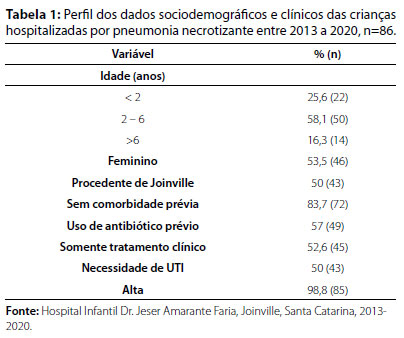
O somatório dos dias totais de hospitalização geral foi de 2.244 dias, sendo 1.570 diárias na enfermaria e 674 diárias na UTI. Quanto ao tempo de hospitalização na enfermaria por paciente, houve uma variação entre 4 e 88 dias; e na UTI, entre 1 e 73 dias, sendo que um paciente não teve passagem pela enfermaria, pois necessitou de cuidados intensivos imediatos. Dentre os pacientes admitidos na UTI, 21 (50%) crianças necessitaram de droga vasoativa e 34 (80,95%) fizeram uso de ventilação mecânica, sendo que o tempo estimado em suporte ventilatório, em dias, foi de 10,5.
A Tabela 2 mostra os principais sintomas na admissão hospitalar. A necessidade de oxigenoterapia de suporte se deu através de cateter nasal de O2 ou máscara de Venturi na admissão ou primeiras 24 horas de hospitalização. Outros sintomas presentes, porém menos frequentes foram: inapetência, mialgia, cefaleia, odinofagia, prostração e sintomas otológicos.

No que diz respeito às principais complicações associadas, 77 (89,5%) pacientes evoluíram com derrame pleural, 16 (18,6%) com pneumotórax, 15 (17,4%) com fístula broncopleural, 14 (16,3%) com choque séptico e 10 (11,6%) com parada cardiorrespiratória. Dentre os pacientes que desenvolveram derrame pleural, 76 (88,27%) necessitaram de dreno torácico. Apenas dois pacientes evoluíram com necessidade de traqueostomia, e outras complicações com menos incidência foram casos de enfisema pulmonar, pneumatocele, derrame pericárdico, CIVD, insuficiência renal aguda e amputação de quirodáctilos.
Em relação à análise dos agentes etiológicos, durante a internação 70 pacientes (81,4%) foram submetidos ao exame de hemocultura e 40 (46,5%) a cultura do líquido pleural (LP). O índice de positividade de agentes etiológicos nas amostras foi de 20 (28,6%) na hemocultura e 9 (22,5%) no líquido pleural. O agente mais prevalente foi o Streptococcus pneumoniae, tanto na cultura de líquido pleural (71,4%), quanto na hemocultura (27,8%). Outros agentes detectados na cultura do LP foram Staphylococcus aureus e Morganella morganii, ambos com prevalência de 14,5%. Já na análise da hemocultura, em segundo lugar encontra-se o Staphylococcus hominis (16,7%), seguido do Staphylococcus epidermidis (11,1%) e Staphylococcus haemolyticus (11,1%), sendo o restante agentes etiológicos que apresentaram mínima frequência.
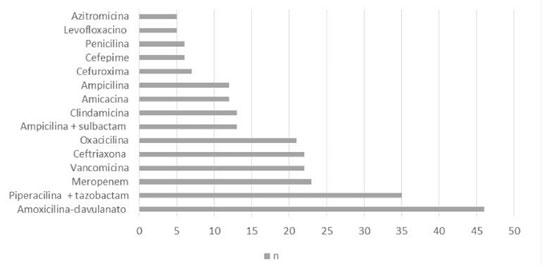
Em relação aos antibióticos utilizados durante o período de hospitalização, a média por paciente foi de 3,05 antibióticos, variando o uso de 1 a 11 antibióticos diferentes. O tempo de duração total de antibioticoterapia foi de 2.372 dias, com média de 27,58 dias, variando por pacientes entre 4 a 137 dias. A Figura 1 apresenta um gráfico contendo a frequência de antibióticos utilizados. Alguns antibióticos não foram citados no gráfico, devido à baixa frequência, como ciprofloxacino, claritromicina, ceftadizima, linezolida, teicoplamina, polimixina, cefazolina, imipenem, cefalexina, sulfametoxazol-trimetropim e metronidazol. É válido ainda citar que sete pacientes fizeram uso de antifúngicos endovenosos em associação com antibioticoterapia.
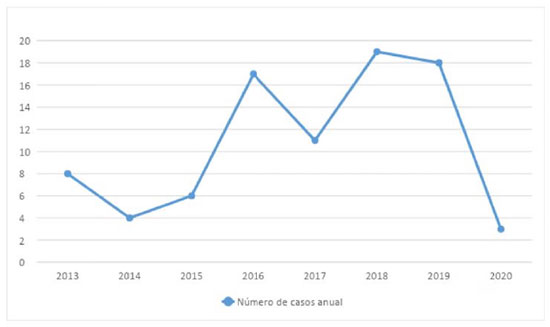
Na Figura 2, o gráfico demonstra a evolução da prevalência da PN nos anos analisados. Observa-se um pico de incidência em 2018 e 2019, com 37 casos, englobando 43% da incidência entre os anos de 2013-2020. Além disso, constata-se um acentuado declínio de 83,3% dos casos em 2020.
DISCUSSÃO
No presente estudo, observou-se uma frequência de 1,89% de PN, número menor que o encontrado no estudo da Polônia (abril de 2008 a julho de 2013) que selecionou 32 pacientes com PN através da correlação clínico-radiológica5 e no realizado na Índia, entre setembro de 2014 e maio de 2018, que avaliou 272 pacientes com pneumonia,4 que obtiveram o resultado de 3,7% de PN.
Em relação aos anos analisados neste estudo, observou-se um padrão crescente de números de casos anuais entre 2013, que se iniciou com 8 pacientes/ano até o pico em 2018 com um total de 18 pacientes/ano. No entanto, em 2020 foi constatada uma redução significativa, que pode estar associada ao início da pandemia de Covid-19, período em que houve menor número de pacientes admitidos em internação hospitalar por quadros respiratórios.12
Estudo retrospectivo realizado em 2017 constatou que as crianças acometidas por PN são imunocompetentes e têm faixa etária menor que 5 anos de idade,2 compatível com o resultado encontrado neste estudo, no qual a média de idade foi de 3,8 anos, sendo o intervalo mais predominante entre 2 e 6 anos. Valores semelhantes foram verificados nos trabalhos de Krenke et al.5 e Hsieh et al.,3 que resultaram na mesma mediana de 4 anos de idade. Já o estudo conduzido em dois hospitais gerais de Santa Catarina entre julho de 2006 e julho de 2016, realizando uma análise retrospectiva de 26 crianças submetidas a tratamento cirúrgico por PN, constatou uma mediana de 2,7 anos.11 Mediana semelhante à encontrada no trabalho conduzido em Manaus entre março de 1997 e setembro de 2008, que avaliou 20 crianças submetidas a cirurgia diagnosticadas com PN, que obteve um resultado de 2,5 anos.10
Houve predominância do sexo feminino neste estudo, assim como constatado na literatura científica.5,10,11 Em relação à presença de comorbidades, 16,2% dos pacientes analisados tinham alguma comorbidade prévia, semelhante ao estudo polonês, que encontrou uma taxa de 21,8% de comorbidades prévias.5 Isso pode ter ocorrido devido ao grau de complexidade do hospital, que por ser terciário abrange pacientes pediátricos complexos.
Os sintomas principais na admissão hospitalar foram febre (83%), tosse (54%), taquipneia (54%) e desconforto respiratório (48%), equivalente ao encontrado na literatura.2,5,6,11 Esses sintomas evoluem de forma persistente e com piora de intensidade clínica e/ou radiológica mesmo após instituição de antibioticoterapia; uma das explicações para tanto é a liberação de mediadores inflamatórios de necrose tecidual.2,9,13 Portanto, a hipótese de PN deve ser aventada quando não houver resposta clínica após o uso de antibióticos há 72h.2
Conforme relato da literatura, o uso prévio de antibióticos pode gerar dificuldade em identificar o agente etiológico, o que corrobora o apresentado no estudo. Apenas 28,6% das hemoculturas e 22,5% das culturas de LP tiveram crescimento bacteriano, e esta baixa porcentagem pode ter sido influenciada tanto pelo uso de antibioticoterapia prévia (57%), como pela falha da coleta de amostras de culturas de todos os pacientes que internaram. Este resultado é similar a estudos que encontraram 18,8% de positividade nas hemoculturas e 22,5% na cultura de líquido pleural.5 O agente etiológico mais prevalente encontrado nas amostras deste estudo foi o Streptococcus pneumoniae, equivalente a outros estudos,5-8 e sua presença pode estar relacionada ao estabelecimento da vacina pneumocócica conjugada, culminando em sorotipos mais virulentos devido à seletividade.11 Outros germes fazem parte da fisiopatologia da necrose pulmonar, como Staphylococcus aureus, que foi isolado como agente etiológico mais frequente no estudo de Manaus10 e de Lemaître et al.14
Acerca do tratamento clínico, todos os pacientes fizeram uso de antibioticoterapia endovenosa durante a hospitalização. O antibiótico é iniciado de maneira empírica, mas sua escolha deve estar fundamentada no perfil epidemiológico e microbiológico atual.5 O presente estudo constatou que o tempo médio de antibioticoterapia foi de 27,5 dias, similar ao encontrado na literatura, que recomenda uso prolongado de antibióticos.5,15 Além disso, a média de antibióticos usada por pacientes deste estudo foi de 3,05, corroborando os achados do estudo catarinense, no qual a média foi de 4,31. Neste trabalho, houve 26 antibióticos diferentes utilizados pelos pacientes, sendo o mais frequente a amoxicilina-clavulanato, seguido de piperacilina-tazobactam e meropenem. Outros trabalhos observaram maior uso de ceftriaxona e oxacilina.4,11
Intervenções cirúrgicas podem ser uma opção nos casos de falha terapêutica com o tratamento inicial à base de antibióticos. A evolução do quadro com derrame pleural, extensas áreas de necrose associadas a empiema necessitam inicialmente de drenagem torácica simples, e se não houver resposta, recomenda-se videotoracoscopia ou toracoscopia, além de avaliar necessidade de decorticação pulmonar.6 Pouco menos que a metade dos pacientes (47,68%) deste estudo evoluíram para tratamento cirúrgico com decorticação pulmonar, e em 3 casos houve necessidade de realizar lobectomia complementar. Resultado similar ao encontrado por Hsieh et al. em estudo retrospectivo de 15 crianças realizado em Taiwan.3 Há possibilidade de iniciar o tratamento com o uso de fibrinolíticos como primeira opção de abordagem em casos de derrame pleural associado a empiema, visto que sua ação pode desfazer as septações pela quebra da fibrina no líquido pleural.12,16 Apesar de sua recomendação, nenhum paciente deste estudo fez uso, por ainda não fazer parte do protocolo do hospital. A opção por qual procedimento realizar leva em consideração o quadro clínico, assim como o estágio da doença e a experiência profissional do cirurgião.17,18
As complicações associadas a PN mais prevalentes nesta análise foram o derrame pleural (89,5%), seguido de pneumotórax (18,6%), fístula broncopleural (17,4%), choque séptico (16,3%) e parada cardiorrespiratória (11,6%). Nos demais estudos, o derrame pleural igualmente se destacou com maior frequência comparado às outras complicações.5,14 O dreno torácico foi utilizado em 88,3% dos pacientes complicados com derrame pleural, assim como observado na literatura.3,4,8 Esses pacientes apresentam alta morbidade, podendo evoluir com piora clínica associada a sepse, choque séptico, agravo de múltiplos órgãos, além de insuficiência respiratória hipoxêmica, prolongando o tempo de internação hospitalar.2 Esta característica contribuiu para que 50% das crianças deste estudo precisassem de cuidados intensivos. Dentre estes, 80,95% das crianças necessitam de suporte ventilatório invasivo e fizeram uso de drogas vasoativas em 50% dos casos. Um estudo descritivo com n de 197 pacientes, realizado no Uruguai entre janeiro de 2009 e dezembro de 2018, contabilizou 46,2% dos casos admitidos em UTI e uma porcentagem menor de assistência ventilatória com 17,8%.8
Já em relação ao tempo de hospitalização, encontrou-se uma média de 7,8 dias em cuidados intensivos e 18,2 dias em enfermaria, o que corrobora o encontrado na literatura acerca do tempo de internação prolongado.3,5,11 A taxa de mortalidade observada correspondeu a 1,2%, enquadrando-se na grande maioria dos estudos que evidenciaram baixo índice de óbito ou mesmo nenhum caso de óbito.5,7,8,15,16,19
Dentre as limitações do estudo, está o fato de ser retrospectivo, com um número relativamente baixo de pacientes analisados. Há ainda o número considerável de crianças que utilizaram antibioticoterapia prévia, dificultando o processo de identificação do agente etiológico, assim como a falta de amostras de hemocultura e cultura de líquido pleural de todos os pacientes. Em relação aos fatores de relevância deste estudo, comprovou-se a alta morbidade que esta patologia envolve, aumentando custos hospitalares com internações prolongadas e dispendiosas, estabelecendo para tanto a importância deste tema para rever custos em saúde pública.
CONCLUSÃO
Conclui-se que a PN se apresenta como uma doença rara associada à deterioração clínica, e suas complicações locais requerem alta complexidade no tratamento, no sentido de prolongado tempo de hospitalização, necessidade de esquemas de antibioticoterapia diferenciados, estadias em UTIs, intervenções e procedimentos cirúrgicos complementares. Apesar disso, evolui com desfecho favorável, resultando em baixa mortalidade e bom prognóstico.
A mudança do padrão de hospitalizações por PN durante a pandemia de Covid-19 aumentou o interesse na continuidade de trabalhos na área de quadros respiratórios nos anos seguintes, a fim de avaliar o impacto da pandemia na repercussão epidemiológica da PN.
REFERÊNCIAS
1. WHO [internet]. Newsroom: Pneumonia, [updated 11 novembro 2021; citado 27 janeiro 2022]. Disponível em: https://www.who.int/news-room/fact-sheets/detail/pneumonia
2. Masters I, Isles AF, Grimwood K. Necrotizing pneumonia: an emerging problem in children?. Pneumo. 2017;9:11.
3. Hsieh YC, Hsiao CH, Tsao PN, Wang JY, Hsueh PR, Chiang BL, Huang LM.Necrotizing pneumococcal pneumonia in children: The role of pulmonary gangrene. Pediatr Pulmonol. 2006;41(7):623-629.
4. Sharma PK, Vinayak N, Aggarwal GK, Srivastana RD, Aggarwal PK, Kushwaha AS. Severe Necrotizing Pneumonia in Children: A Challenge to Intensive Care Specialist. J Trop Pediatr. 2020;66:637-644.
5. Krenke K, Sanocki M, Urbankowska E, Kraj G, Krawiec M, Urbankowski T, et al. Necrotizing Pneumonia and Its Complications in Children. Adv Exp Med Biol. 2015;857:9-17.
6. Lai JY, Yang W, Ming YC. Surgical Management of Complicated Necrotizing Pneumonia in Children. Pediatr Neonatol. 2017;58(4):321-327.
7. Blanco-Iglesias E, Oñoro G, Almodovar-Martín JL, García-Salido A, De Lama Caro-Patón G, Martínez de Azagra-Garde A, et al. Retrospective Study in Children With Necrotizing Pneumonia: Nine Years of Intensive Care Experience. Pediatr Infect Dis J. 2020 Jul;39(7):571-575.
8. Machado K, Badía F, Assandri E, Gutiérrez C, Motta I, Varela A, et al. Neumonía necrotizante en niños: 10 años de experiencia en un hospital pediátrico de referencia. Arch Pediatr Urug. 2020;91(5):294-302.
9. Nicolaou EV, Bartlett AH. Necrotizing Pneumonia. Pediatr Ann. 2017;46(2):65-68.
10. Westphal FL, Lima LC, Netto JCL, Tavares E, Andrade EO, Silva MS. Tratamento cirúrgico de crianças com pneumonia necrosante. J Bras Pneumol. 2010;36(6):716-723.
11. Dalponte RS, Heluany GCV, Michels M, Madeira K, Prado CE. Tratamento cirúrgico de pneumonia necrosante em crianças em um período de 10 anos. Rev Col Bras Cir. 2020;47:e20202374.
12. Alves JCT, Lopes CRC, Guzzi GP, Pinto MV, Ribeiro LMM, Silva SBIM, et al. Impacto da pandemia de COVID-19 na epidemiologia pediátrica. Resid Pediatr. 2020;10(3):1-4
13. De Benedictis FM, Kerem E, Chang AB, Colin AA, Zar HJ, Bush A. Complicated pneumonia in children. Lancet. 2020;396(10253):786-798.
14. Lemaître C, Angoulvant F, Gabor F, Makhoul J, Bonacorsi S, Naudin J, et al. Necrotizing Pneumonia in Children. Pediatr Infect Dis J. 2013;32(10):1146-1149.
15. Sawicki GS, Lu FL, Valim C, Cleveland RH, Colin AA. Necrotising pneumonia is an increasingly detected complication of pneumonia in children. Eur Respir J. 2008;31:1285-1291.
16. Islam S, Calkins CM, Goldin AB, Chen C, Downard CD, Huang EY, et al. APSA Outcomes and Clinical Trials Committee, 2011-2012. The diagnosis and management of empyema in children: a comprehensive review from the APSA Outcomes and Clinical Trials Committee. J Pediatr Surg. 2012;47(11):2101-10.
17. Moreno-Pérez D, Andrés Martín A, Tagarro García A, Escribano Montaner A, Figuerola Mulet J, García García JJ, et al. Community acquired pneumonia in children: Treatment of complicated cases and risk patients. Consensus statement by the Spanish Society of Paediatric Infectious Diseases (SEIP) and the Spanish Society of Paediatric Chest Diseases (SENP). An Pediatr (Barc). 2015;83(3):217e1-217e11.
18. Knebel R, Fraga JC, Amantéa SL, Isolan PBS. Videothoracoscopic surgery before and after chest tube drainage for children with complicated parapneumonic effusion. J Pediatr. 2018; 94(2):140-145.
19. Wong KS, Chiu CH, Yeow KM, Huang YC, Liu HP, Lin TY. Necrotising pneumonitis in children. Eur J Pediatr. 2000;159:684-688.