Número atual: 13(1) - Maio 2012
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigos de Revisao
Crescimento do prematuro: revisão sobre as curvas de referência
Growth in preterm infants: review of the reference curves
Brunnella Alcantara Chagas de Freitas1; Luciana Ferreira da Rocha Sant'Ana2; Silvia Eloiza Priore3; Juliana Farias de Novaes e Barros4; Sylvia do Carmo Castro Franceschini5
1. Doutoranda - Professor Auxiliar do Departamento de Medicina e Enfermagem - UFV.
2. Doutorado - Professor Adjunto, Departamento de Nutrição e Saúde, Universidade Federal de Viçosa.
3. Doutorado - Professor Associado, Departamento de Nutrição e Saúde, Universidade Federal de Viçosa.
4. Doutorado - Professor Adjunto, Departamento de Nutrição e Saúde, Universidade Federal de Viçosa.
5. Doutorado - Professor Associado II, Departamento de Nutrição e Saúde, Universidade Federal de Viçosa.
Endereço para correspondência:
Prof. Brunnella Alcantara Chagas de Freitas
Universidade Federal de Viçosa Departamento de Medicina e Enfermagem (DEM)
Avenida P. H. Rolfs s/n, Campus Universitário
Viçosa, MG, Brasil CEP 36571-000
Tel: (31) 3899 3738
E-mail: brupediatria@gmail.com
Resumo
INTRODUÇÃO: Os avanços crescentes da neonatologia vêm propiciando a sobrevivência de bebês cada vez mais prematuros. Aumenta-se a preocupação no seguimento do crescimento somático e desenvolvimento neuropsicomotor.
OBJETIVOS: entender como se comporta o crescimento dos prematuros e avaliar as curvas de crescimento utilizadas.
MÉTODOS: Artigo de revisão, que utilizou os descritores "growth" and "premature" nas fontes SciELO, LILACS MEDLINE/PUBMED e referências clássicas.
CRITÉRIOS DE INCLUSÃO: publicações completas a partir de 1990, em inglês e português, em humanos, com delineamento observacional e que se referissem ao crescimento de prematuros como desfecho. Excluíram-se artigos de revisão.
RESULTADOS: Predominaram estudos isolados, utilizando-se de diferentes padrões de referências, para construção de curvas de referência locais, tanto intrauterinas quanto de crescimento pós-natal, o que dificulta inferir os resultados para diferentes unidades neonatais.
CONCLUSÕES: O crescimento fetal é influenciado por fatores genéticos, hormonais, ambientais, placentários e saúde materna, incluindo sua própria condição nutricional e oferta de nutrientes. O aumento da sobrevida dos prematuros de menores idades gestacionais é recente e, desta forma, os dados disponíveis de seguimento referentes ao padrão ideal de crescimento dessa população são limitados, principalmente quanto à vida adulta. Sugerem-se estudos de caráter multicêntrico, com amostras representativas, sobre a cinética do crescimento dos prematuros, desde o período de hospitalização até a idade adulta, que possibilitarão a criação de curvas de referência para prematuros para ampla utilização e, por conseguinte, se estabelecer relações com fatores interferentes de forma mais fidedigna. São necessários mais esclarecimentos sobre a composição corporal e suas consequências metabólicas futuras. prematuro; crescimento e desenvolvimento; recém-nascido
Palavras-chave: prematuro; crescimento e desenvolvimento; recém-nascido
Abstract
INTRODUCTION: Advances in neonatology have allowed the survival of increasingly premature babies.This increases the concern following the somatic growth and neurodevelopment.
OBJECTIVES: To understand how behaves the growth of premature infants and to evaluate the growth curves used.
METHODS: Review article,which used the descriptors "growth" and "premature" the sources SciELO, LILACS, MEDLINE / PUBMED and classic references. Inclusion criteria were full publications since 1990 in English and Portuguese, in humans, observational design and refers to the growth of preterm infants as an outcome.We excluded review articles.
RESULTS: There was a predominance isolated studies, using different reference standards for the construction of reference curves locations, both intrauterine and postnatal growth, making it difficult to infer the results for different neonatal units.
CONCLUSIONS: Fetal growth is influenced by genetic, hormonal, environmental, placental and maternal health, including its nutritional status and nutrient supply. Increased survival of premature infants of lower gestational age is recent and thus follow-up data available for the standard optimal growth of this population are limited, especially in relation to adult life. Multicenter studies are suggested with representative samples, on the kinetics of growth of preterm infants, since the hospitalization period to adulthood, that enable the creation of reference curves for premature for wide use and, therefore, to establish relations with interfering factors more reliably. Further clarification is needed on body composition and metabolic consequences in the future.
Keywords: Premature; Growth and development; infant, newborn
INTRODUÇÃO
Os avanços crescentes da neonatologia e da terapia intensiva vêm propiciando a sobrevivência de bebês cada vez mais prematuros1, com pesos ao nascer (PN) e idades gestacionais (IG) progressivamente menores, aumentando a preocupação dos profissionais que atuam no seguimento em longo prazo dessas crianças e com a sua qualidade da vida considerando-se os diferentes aspectos envolvidos, quais sejam o crescimento somático e o desenvolvimento neuropsicomotor2. No entanto, para que esse objetivo seja atingido, há a necessidade de oferta de uma quantidade generosa de nutrientes, seja por via enteral ou parenteral, que podem não alcançar totalmente as necessidades diárias do RN pré-termo ou, ainda, sobrepujar as limitações inerentes à sua imaturidade e às doenças decorrentes dessa condição, criando dificuldades metabólicas para o manejo desses nutrientes3.
Nos últimos 15 anos surgiu a teoria da origem fetal das doenças degenerativas do adulto baseada no conceito de que agravos nutricionais ocorridos na vida fetal ou no período neonatal poderiam gerar consequências deletérias futuras tanto nos processos de crescimento e desenvolvimento quanto na possibilidade do surgimento de doenças metabólicas e degenerativas na infância, adolescência e idade adulta . Tais fatos levaram os estudiosos a reformular os objetivos da nutrição do RN pré-termo, ou seja, além de se buscar um crescimento semelhante ao ocorrido intraútero, deve-se também procurar respeitar as limitações da imaturidade e atentar para o impacto futuro das ações perpetradas na nutrição desses prematuros3-7.
Nascer prematuramente coloca o recém-nascido em uma condição de grande risco nutricional, uma vez que interrompe seu crescimento na fase de maior velocidade. Além disso, o recém-nascido pré-termo no período neonatal tem dificuldade de ter suas necessidades nutricionais atendidas, por suas limitadas capacidades absortivas e digestivas8. O crescimento e desenvolvimento posteriores do prematuro podem ser influenciados pelo seu PN, por sua IG e, em especial, pelo fato de ter nascido pequeno para idade gestacional (PIG)9-13. A má nutrição pós-natal é um importante fator contribuinte, principalmente nos RN de muito baixo peso (MBP), e há vários estudos e várias propostas tentando elucidar uma série de questões importantes sobre o papel da nutrição e do crescimento no desenvolvimento final14.
As morbidades durante a hospitalização - displasia broncopulmonar (DBP), hemorragia periintraventricular (HIPV) grave, enterocolite necrosante (ECN) e sepse tardia - e as práticas assistenciais - aqui se destacam as práticas nutricionais - influenciam diretamente no crescimento dos prematuros. Sabe-se que os prematuros PIG e com morbidades graves crescem menos que os do grupo de referência15.
A velocidade e a dinâmica de crescimento durante a hospitalização vêm sendo bastante estudadas e sabe-se que exercem um efeito significativo ao neurodesenvolvimento e ao crescimento e que a falha no crescimento está associada com um risco aumentado de pobre desenvolvimento neurológico e cognitivo14,16. A restrição do crescimento pós-natal prediz a falha de crescimento nos primeiros anos e os primeiros três meses após o termo representam o período crítico para a ocorrência de catch-up, cuja sequência é: perímetro cefálico, comprimento e peso. O catch-down do peso entre o nascimento e 40 semanas é fator de risco para falha de crescimento nos primeiros dois anos de vida11.
É extremamente necessário avaliar a extensão em que as morbidades e os protocolos de cuidados assistenciais afetam diretamente a cinética do crescimento 15 e, para tal finalidade, é importante entender como se comporta o crescimento dos prematuros, fato este que é o objetivo da presente revisão.
MÉTODOS
Foram consultadas as fontes de dados SciELO (Scientific Eletronic Library on Line), LILACS (Literatura Latino-Americana e do Caribe em Ciências da Saúde e MEDLINE/PUBMED (U.S. National Library of Medicine), além de referências clássicas. Utilizaram-se os descritores "growth" and "premature".
Critérios de inclusão: publicações completas, a partir de 1990, em inglês e português, estudos em humanos, com delineamento observacional e que se referissem ao crescimento de prematuros como desfecho. Excluíram-se artigos de revisão.
A seleção obedeceu à seguinte ordem, respeitando os critérios de inclusão e exclusão: leitura do título, leitura do resumo e leitura pormenorizada do artigo. Para embasamento da discussão, foram acrescentadas outras publicações, que estão nas referências do presente artigo. Na Tabela 1 encontram-se os resultados da busca.
RESULTADOS E DISCUSSÃO
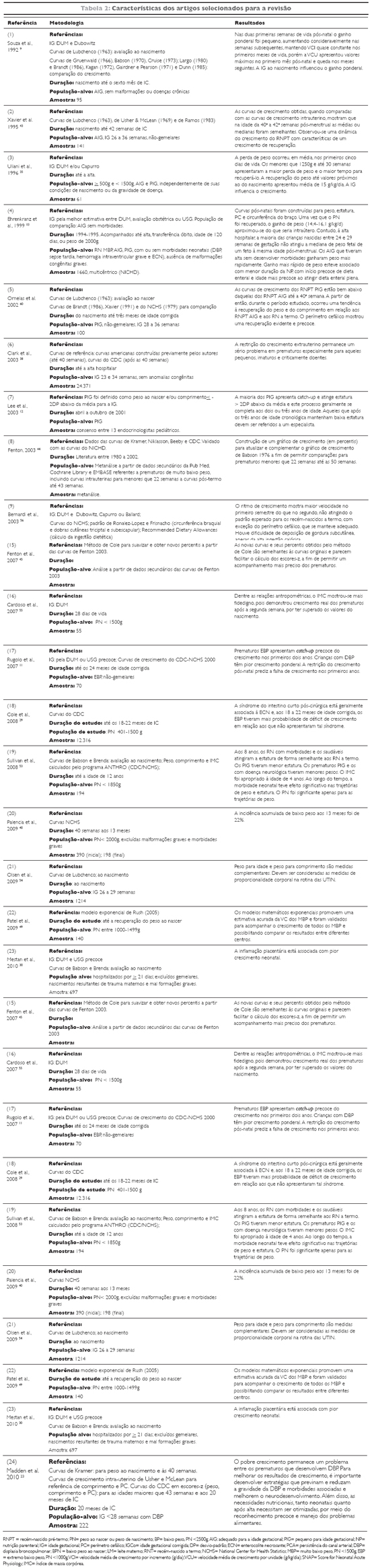
Os resultados foram organizados em tabela, na tentativa de se estabelecer comparações. A tabela 2 sumariza as características principais dos artigos selecionados para discussão.
Um aspecto importante encontrado nos diferentes estudos relacionou-se às diferenças nos critérios de definição da IG ao nascimento, muitos deles se referindo à data da última menstruação (DUM), ou regra de Nagele, como primeiro critério de cálculo. Este fato implica em diferentes registros da IG pois se sabe que, para o estabelecimento da IG de forma mais precisa, a ultrassonografia precoce é o melhor critério, estimando a IG em uma semana a menos que a DUM, mas infelizmente este exame tem acesso mais limitado17.
Os estudos utilizaram diversas curvas de crescimento intrauterino como referência, com predomínio das curvas de Battaglia & Lubchenco18, o que dificulta comparações. Estudos atuais, como os de Davidson et al. e Ferdynus et al. objetivaram desenvolver novas curvas de referência de crescimento fetal baseadas em dados populacionais locais e com amostras grandes visando permitir comparações e melhorar a identificação dos prematuros PIG e com risco aumentado de morbidades19,20.
O período de crescimento intrauterino é de vital importância, pois é quando se observa a maior velocidade de crescimento da vida do indivíduo, especialmente o ganho ponderal, cujo pico se dá na 32ª semana de vida fetal e, sendo assim, um nascimento prematuro principalmente antes desse período acarreta em interrupção desta etapa necessária21. Na monitorização do crescimento do prematuro, deve-se considerar o padrão de crescimento intrauterino, ou seja, se este crescimento se reflete ao nascimento em um RN adequado à IG (AIG) ou em um RN pequeno para a idade gestacional (PIG). A restrição do crescimento intrauterino (CIUR) pode ser considerada uma subpopulação de PIG e tais termos não são sinônimos21,22.
O aumento do tamanho corporal envolve os potenciais genéticos de crescimento que serão ou não atingidos dependendo das condições de vida do indivíduo desde a concepção até a idade adulta. Sabe-se que prematuridade e MBP são fatores determinantes para o déficit de crescimento na infância e suas repercussões na vida adulta e que algumas comorbidades podem ser causa ou efeito do nascimento prematuro. Ademais, outras situações interferem no adequado crescimento pós-natal, a saber: a DMH, o suporte respiratório prolongado, a sepse neonatal, a ECN, a DBP, a anemia, o atraso do neurodesenvolvimento, a doença metabólica óssea e o uso de corticoide pós-natal10,11,21,23-28.
Ehrenkranz et al. em estudo multicêntrico encontraram maior velocidade de crescimento entre os prematuros AIG que não desenvolveram morbidades graves13. O estudo de Rugolo et al. encontrou pior crescimento ponderal nos prematuros com DBP. No estudo de Cole et al. observou-se associação entre sequelas pós-cirúrgicas de ECN e déficit de crescimento de prematuros MBP aos 18 meses de IC29. A corioamnionite materna, uma infecção intrauterina, pode acarretar a sepse neonatal e o nascimento prematuro e, em última instância, resultar em pior crescimento no período neonatal, conforme os autores Mestan et al.21,30.
O estudo de Sichieri et al.31 buscou associar deficiência de ferro ou anemia moderada na gestação com o status de ferro do RNPT e não encontrou associação entre anemia materna e anemia dos prematuros ao nascimento e resultados semelhantes foram obtidos no estudo de Paiva et al. 32. Esse é um aspecto que deve ser mais estudado, tendo-se em vista que o catch-up de crescimento está associado com maiores exigências de ferro 33, que a incorporação de ferro pelo feto é proporcional ao peso corporal e que o aumento de peso fetal ocorre no último trimestre da vida intrauterina34.
As duas primeiras semanas de vida do prematuro, em especial o extremo, representam um momento crítico para o crescimento e a qualidade nutricional. A perda inicial de peso que ocorre principalmente entre o quarto e nono dias de vida, em média nos primeiros cinco dias, é o padrão típico de crescimento pós-natal imediato. Segue-se um pico de crescimento neonatal precoce com uma velocidade de crescimento que tenta mimetizar as taxas intrauterinas a partir da segunda semana de vida. O peso de nascimento costuma ser recuperado entre 8 e 24 dias de vida. Naqueles RN de extremo baixo peso, a recuperação é mais próxima dos 24 dias de vida e, nos maiores, mais próxima dos primeiros dias de vida21,35. Segundo Ehrenkranz et al., uma velocidade de ganho de peso -após a recuperação do peso ao nascer - entre 14,4-16,1 g/kg/dia aproximou-se ao que ocorreria intraútero13. Quanto menor a IG, mais difícil alcançar taxas de crescimento consideradas satisfatórias às demandas metabólicas13,21,36, podendo ser melhoradas quando mais precocemente se iniciar a dieta enteral e se atingir a dieta enteral plena13.
O catch-down pós-natal é uma falha no crescimento pós-natal definida como o peso abaixo do percentil 10 às 36 semanas de IC ou uma redução dos escores Z superior a 2 desvios-padrão para menos do que estava ao nascimento, mas lembrar também que também ocorre restrição de crescimento pós-natal com relação ao comprimento e ao perímetro cefálico. Para utilização desses conceitos e avaliações são necessárias curvas de crescimento como referência. No entanto, a situação não fisiológica que representa um nascimento prematuro dificulta um padrão de referência a fim de distinguir uma falha potencial de crescimento pós-natal21.
Nesse contexto, torna-se preocupante a restrição do crescimento extrauterino, a qual aumenta sua incidência de acordo com o decréscimo da IG e do PN e se relaciona com a presença de morbidades, visto que os prematuros menores perdem mais peso e demoram mais a recuperá-lo 13,35,37. No estudo de Clark et al., durante o período hospitalar a incidência de restrição extrauterina foi comum - 28%, 34% e 16% para peso, estatura e perímetro cefálico, respectivamente 38. Dados da rede de pesquisas neonatais do National Institute of Child and Human development (NICHD) apontaram que 16% dos RNPT MBP eram PIG ao nascimento, mas, quando atingiram as 36 semanas de idade corrigida (IC), 89% dessa mesma população de prematuros apresentaram falha de crescimento pós-natal 14,21.
Estudo de Gianini et al. encontrou taxas de desnutrição entre os prematuros MBP de 63% às 40 semanas associando-se ao tempo de internação, IG ao nascimento, tempo para a recuperação do PN e 12 vezes mais chance de desnutrição nos PIG10. Lee et al.12 , em um consenso internacional sobre o crescimento dos PIG, concluíram que a maioria destes, embora apresentando catch-up atingem estatura 2 desvios-padrão ou mais abaixo da média e que este processo se completa até os três anos de idade cronológica.
Berry et al. observaram que, para a maioria dos prematuros estudados, as perdas precoces de peso não foram corretamente corrigidas aos 56 dias de vida 24. Martin et al. encontraram 75% de restrição do crescimento extrauterino nos prematuros MBP aos 28 dias de vida, sendo que apenas 18% destes eram PIG, e observaram que, embora eles tenham atingido uma taxa de ganho de peso esperada, ou seja, com velocidade de ganho de peso de 20 a 30 g/kg/dia, houve manutenção ou superação do seu peso ao nascer, com valores maiores para os de menores idades gestacionais 39.
Palencia et al. encontraram nos prematuros avaliados uma incidência acumulada de baixo peso de 22% aos 13 meses de vida 40. O estudo de Rugolo et al. 11 mostrou que muitos prematuros de EBP não realizaram o catch-up ao final do segundo ano de vida e associaram tal achado ao que o catch-down do peso entre o nascimento e 40 semanas. Os autores concluíram que os primeiros três meses após o termo representam o período crítico para a ocorrência de catch-up, cuja sequência é: perímetro cefálico, comprimento e peso11. Outros estudos mostraram associações entre menor perímetro cefálico e pior desempenho cognitivo e motor41,42.
Nos estudos selecionados para a revisão notou-se uma diversidade de curvas de referência para avaliar o crescimento pós-natal. No Brasil, foram publicadas as curvas de Xavier et al.43, que vêm sendo amplamente utilizadas para monitorizar o crescimento de prematuros até a idade corrigida (IC) de 42 semanas, e também as curvas de Anchieta et al.37, sendo que estas últimas avaliaram os prematuros até as 12 semanas pós-natais.
Para avaliação após as 40 semanas de IC, nesta revisão observou-se predomínio de utilização das curvas do National Center for Health Statistics/Centers for Diseases Control 2000 (NCHS/CDC 2000), enquanto alguns estudos utilizaram curvas locais como referências, o que dificulta estabelecimento de comparações.
Fenton et al.44, em 2003, elaboraram curvas de crescimento em percentis a partir das curvas de Babson 1976, possibilitando estudar-se os prematuros nascidos antes das 22 semanas gestacionais até as 50 semanas. Tais curvas foram suavizadas em 2007 utilizando-se o método de Cole, a fim de permitir o acompanhamento mais preciso dos prematuros, por facilitar o cálculo dos escores-Z45.
Na revisão, não foram encontrados estudos utilizando as curvas da World Health Organization 2006 (WHO 2006) para o acompanhamento dos prematuros após as 40 semanas de IC, visto que são curvas mundialmente preconizadas, embora não sejam próprias para prematuros, fazendo-se necessária então a utilização da IC46. Entretanto, alguns autores consideram que, mesmo realizando a correção pela prematuridade, as curvas da WHO não seriam as ideais para o acompanhamento dos prematuros, pois foram desenhadas a partir do acompanhamento de lactentes a termo e saudáveis, podendo somente ser empregadas para comparar uma população de prematuros com uma população de lactentes a termo, e não para comparar duas ou mais populações de pré-termos, e que, neste caso, seriam indicadas curvas específicas para prematuros 21,47,48. Por outro lado, há questionamentos das curvas de crescimento disponíveis para pré-termos, devendo-se considerar a utilização de dados longitudinais, a frequência suficiente e eficiência das aferições, além do tamanho amostral21,48.
Bertino et al.15 elaboraram curvas de crescimento pós-natal com prematuros MBP até os dois anos de idade e observaram que todos os prematuros MBP apresentaram um pico principal de velocidade de crescimento - o pico neonatal tardio -, que em todos os casos ocorreu entre o segundo e quinto mês de vida pós-natal, e que também a maioria apresentou um pico menor - o pico neonatal precoce -, ocorrido entre a segunda e sexta semana de vida pós-natal. Neste estudo, a análise da cinética de crescimento indicou que a restrição de crescimento pós-natal mais grave, vista em RNMBP com morbidades graves quando comparados ao grupo sem morbidades graves, foi provavelmente devida à reduzida altura do pico neonatal tardio. Esses achados são importantes para se avaliar em quais idades as morbidades afetam a cinética de crescimento dos RNMBP15.
Três artigos desenvolveram e analisaram modelos de estimativas de velocidade de crescimento de prematuros utilizando os modelos matemáticos exponenciais e concluíram que estes promoveram uma estimativa acurada, possibilitando comparar os resultados entre diferentes centros9,49,50. As curvas de velocidade relativa - ou velocidade de crescimento por unidade - descreveram melhor a dinâmica de crescimento dos RNPT, principalmente daqueles de menores pesos, os quais mostraram tendências a alcançar os maiores9,23,50. Dessa forma, um único valor médio (tanto para a velocidade ou taxa) pode ser uma descrição inadequada da cinética de crescimento do RNMBP15. A velocidade e a dinâmica de crescimento durante a hospitalização vêm sendo bastante estudadas e é sabido que exercem um efeito significativo ao neurodesenvolvimento e ao crescimento14,16,51.
Há limitações em tais estudos de elaboração de curvas de crescimento pós-natal, pois eles não avaliaram a influência da CIUR no ganho ponderal pós-natal, somente consideraram o conceito de PIG15,37,43. O termo PIG se refere apenas ao tamanho do RN ao nascer, ao passo que o termo CIUR corresponde à diminuição da velocidade de crescimento do feto documentada por pelo menos duas medidas de avaliação do crescimento fetal. Portanto, tais termos não são sinônimos: um RN PIG não necessariamente sofreu CIUR, assim como um feto com CIUR não necessariamente irá nascer PIG42. Existem pesquisas recentes que associam o impacto peculiar da CIUR para alterações metabólicas e da composição corporal já ao nascimento22,42,52.
Ao se considerar as medidas de proporcionalidade corporal, tais como o índice ponderal, o peso para o comprimento, o índice de massa corporal (IMC) e os perímetros braquial e cefálico, observou-se dificuldade de deposição de gordura subcutânea durante o primeiro ano de vida e aumento do IMC após a segunda semana de vida, devendo-se levar em consideração que os estudos analisados tinham tamanhos amostrais pequenos 53-55. Os RNPT extremos e que apresentaram morbidades graves no período de internação apresentaram diminuição da gordura subcutânea e aumento significativo da gordura abdominal na idade de termo, o ganho ponderal pós-natal acelerado foi associado ao aumento da gordura subcutânea e a gravidade da doença ao aumento da gordura intra-abdominal42,56,57.
Há necessidade de mais estudos de composição corporal para se conhecer mais sobre a teoria da origem fetal das doenças degenerativas do adulto, a qual se baseia no conceito de que agravos nutricionais ocorridos na vida fetal ou no período neonatal poderiam gerar consequências deletérias futuras tanto nos processos de crescimento e desen-volvimento quanto na possibilidade do surgimento de doenças metabólicas e degenerativas na infância, adolescência e idade adulta4-6,52.
Apesar do uso rotineiro, as curvas de crescimento intrauterino consideram somente parâmetros antropométricos simples, relegando a um segundo plano as relações antropométricas e, além disso, para uma avaliação nutricional mais abrangente devem-se considerar parâmetros bioquímicos e de avaliação da composição corpórea8.
A avaliação nutricional de prematuros visa à detecção precoce de um crescimento anormal, implicando em mudança de terapia ante e pós-natal e objetivando reduzir a morbimortalidade neste período. Para se estimar com maior precisão o risco de morbimortalidade são necessárias avaliações de variáveis como peso, comprimento, perímetros cefálico e braquial, associados à idade gestacional e, a partir de então, avaliar-se por meio de curvas de crescimento fetal8.
O catch-up é caracterizado por uma taxa de crescimento mais rápida que a esperada com a finalidade de recuperação de um déficit prévio. É um processo fisiológico observado na maior parte das crianças nascidas prematuramente, ainda nos primeiros anos de vida. Sua definição é a variação no escore z >0,67 entre 2 escores Z consecutivos, ou seja, ascensão de um canal nas curvas de crescimento, de mais do que um desvio padrão para mais nestas curvas. Aquele prematuro que completa o catch-up apresenta mais chance de recuperar seu potencial de crescimento 21.
O ganho precoce de peso é fator prognóstico para o crescimento futuro58 e o estudo de Finken et al.59 encontrou semelhanças no crescimento aos cinco anos de idade entre os muito prematuros PIG e os que apresentaram restrição do crescimento extrauterino. O crescimento dos prematuros é mais acentuado no primeiro semestre de vida, apresentando maior velocidade nas primeiras semanas de 40 semanas de idade corrigida e associando-se positivamente ao PN e negativamente à IG31. O estudo de Sullivan et al. encontrou crianças aos oito anos de idade com menores estaturas e menores pesos entre os PIG e entre aqueles que tiveram morbidades neonatais e interferência do PN somente nas trajetórias de peso53.
As morbidades durante a hospitalização e as práticas nutricionais influenciam diretamente no crescimento dos prematuros a curto e longo prazo11,23. Estudos mostrando associações entre a DBP e atraso no catch-up, pior crescimento ponderal e alta taxa de falha de crescimento nos primeiros dois anos de vida, repercutindo em menores peso e estatura aos 5 anos de idade11,23,38. O estudo de Knops et al. acompanhou 962 crianças e encontrou aos 10 anos de idade baixa estatura persistente em muitos prematuros PIG, com ausência de baixa estatura nos AIG e concluiu que o ganho precoce de peso parece ser um importante fator prognóstico na predição do crescimento na infância 58.
Questiona-se o melhor momento para a ocorrência de catch-up, assim como se este processo seria bom ou ruim4-6,52. Devem-se reconhecer as diferenças entre o RNTP AIG e PIG, bem como a forma individualizada de conduzi-los no seguimento ambulatorial 21. As crianças que nasceram AIG e com restrição do crescimento pós-natal apresentam catch-up de crescimento completo entre 2 e 3 anos de idade. Os pré-termos PIG, com restrição pós-natal presente ou não, poderão completar catch-up de crescimento mais tarde, até os cinco anos de idade cronológica21, embora o consenso de Lee et al.12 tenha determinado a idade de três anos.
Estudo de Ornelas et al., que comparou 100 prematuros PIG aos AIG observou que os PIG estavam bem abaixo das curvas de crescimento dos AIG até a 40ª semana e, que até os três meses de IC, houve uma tendência a recuperação60. O crescimento de RNMBP PIG permanece atrasado em relação ao crescimento dos AIG após os primeiros meses de vida e o CIUR tem efeito negativo em fases posteriores do crescimento na infância21,61.
Mesmo ocorrendo o catch-up de forma satisfatória, meninos e meninas permanecem mais magros, baixos e com o PC um pouco menor do que seus pares nascidos a termo, com diferenças ainda mais evidentes nos prematuros PIG, os quais continuam mais baixos na puberdade. Somente 46% dos RN PIG MBP completaram catch-up quando adultos jovens62.
A má nutrição pós-parto é um importante fator contribuinte para a falha do crescimento, principalmente os déficits de energia e proteína, vivenciados por grande parte dos recém-nascidos de EBP durante a sua internação em UTIN, visto que estes necessitam de nutrição suficiente para sustentar as taxas de crescimento intrauterino, cabendo então o conceito de suporte nutricional agressivo, tanto parenteral quanto enteral, como medida eficaz em melhorar o crescimento14. No estudo de Martin et al., as boas práticas nutricionais na primeira semana de vida estiveram positivamente associadas com a velocidade de ganho de peso entre os dias 7 e 28 de vida39. Desta forma, a oferta tanto calórica aumentada quanto precoce de proteínas melhora o crescimento. Tendo em vista que o crescimento e o desenvolvimento são sensíveis à privação nutricional, é fundamental a transferência contínua de nutrientes para o RNPT63 e sabe-se que a oferta inadequada de substratos no início da infância pode causar efeitos deletérios na programação metabólica de doenças crônicas na vida adulta. Entretanto, excessos podem ser tão danosos quanto a deficiência de nutrientes e há pesquisas que corroboram a hipótese de início precoce da doença metabólica nos prematuros, principalmente nos RN PIG e nos que sofreram CIUR, e reforçam a necessidade de atenção no seu acompanhamento4-6,42,52.
Os efeitos da desnutrição parecem ser maiores durante a vida fetal e primeira infância. A elevada velocidade de crescimento nesses períodos da vida aumenta consideravelmente a vulnerabilidade dos diversos órgãos e sistemas a lesões das mais variadas espécies, incluindo a inadequação da oferta de nutrientes. Quanto maior a velocidade de crescimento de um determinado órgão, maior é a exigência metabólica e a probabilidade de ocorrerem agravos. Períodos curtos de privação alimentar afetam não somente o crescimento somático, mas também o crescimento do cérebro e o desenvolvimento41,42. Provavelmente, a diminuição de casos graves de DBP em recém-nascidos de muito baixo peso seja resultado da atual ênfase no suporte nutricional precoce e sustentado28, morbidade esta que, mesmo após a alta hospitalar, continua desempenhando um papel importante no prejuízo ao estado nutricional 64.
CONSIDERAÇÕES FINAIS
O crescimento fetal é influenciado por diversos fatores genéticos, hormonais, ambientais, placentários e saúde materna, incluindo sua própria condição nutricional e oferta de nutrientes8. A sobrevida progressivamente maior de crianças nascidas prematuras e com menores IG é um processo recente na neonatologia. Desta forma, os dados disponíveis de seguimento referentes ao padrão ideal de crescimento dessa população são ainda muito limitados, principalmente quando é avaliado o resultado na vida adulta.
Os estudos, até o momento, predominaram de forma isolada, com poucos estudos multicêntricos, para construção de curvas de referência locais, tanto intrauterinas quanto de crescimento pós-natal, e este fato deve ser ponderado, por prejudicar as inferências de resultados para diferentes unidades neonatais. Também foram observados diferentes padrões de referência para o crescimento na infância e adolescência. São necessários mais esclarecimentos sobre a composição corporal e suas consequências metabólicas futuras.
A partir desta revisão, sugerem-se estudos de caráter multicêntrico, com amostras representativas, para se conhecer mais sobre a cinética do crescimento dos prematuros, desde o período de hospitalização até a idade adulta, que possibilitarão a criação de curvas de referência para prematuros para ampla utilização e, por conseguinte, se estabelecer relações com fatores interferentes de forma mais fidedigna.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Procianoy RS, Guinsburg R. Avanços no manejo do recém-nascido prematuro extremo. J Pediatr. 2005;81(1 Supl):S1-S2.
2. American Academy of Pediatrics, Committee on Nutrition. Nutritional needs of low birth weight infants. Pediatrics. 1985;75:976-86.
3. Hay WW, Lucas A, Heird WC, Ziegler E, Levin E, Grave GD. Workshop Summary: Nutrition of the extremely low birth weight infant. Pediatrics. 1999;104:1360-8.
4. Barker DJ, Winter PD, Osmond C, Margetts B, Simmonds SJ. Weight in infancy and death from ischaemic heart disease. Lancet. 1989;2:577-80.
5. Lucas A. Role of nutritional programming in determining adult morbidity. Arch Dis Child. 1994;71:288-90.
6. Lucas A. Long-Term Programming Effects of Early Nutrition - Implications for the Preterm Infant. Journal of Perinatology. 2005;25:S2S6.
7. Camelo-Jr JS. Recém-nascidos de muito baixo peso e estado nutricional: certezas e incertezas. J Pediatr (Rio J). [Editorial]. 2005;81(1):5-6.
8. Cruz ACS, Falcão MC, Ramos JLA. Análise crítica do uso de curvas de crescimento intra-uterino no período neonatal. Rev Bras Nutr Clin. 2006;21(3):198-203.
9. Souza JB, Gonçalves AL, Mucillo G. Estudo longitudinal da evolução ponderal de crianças pré-termo do nascimento até o sexto mês pós-termo. Rev Saude Publica. 1992;26:350
10. Gianini NM, Vieira AA, Moreira ME. Avaliação dos fatores associados ao estado nutricional na idade corrigida de termo em recém-nascidos de muito baixo peso. J Pediatr. 2005;81(1):34-40.
11. Rugolo LMSS, Bentlin MR, Rugolo Junior A, Dalben I, Trindade CEP. Crescimento de prematuros de extremo baixo peso nos primeiros dois anos de vida. Rev Paul Pediatria. 2007;25(2):142-9.
12. Lee PA, Chernausek SD, Hokken-Koelega AC, Czernichow P. International Small for Gestational Age Advisory Board consensus development conference statement: management of short children born small for gestational age, April 24-October 1, 2001. Pediatrics. 2003 Jun;111(6 Pt 1):1253-61.
13. Ehrenkranz RA, Younes N, Lemons JA, Fanaroff AA, Donovan EF, Wright LL, et al. Longitudinal growth of hospitalized very low birth weight infants. Pediatrics. 1999 Aug;104(2 Pt 1):280-9.
14. Dusick AM, Poindexter BB, Ehrenkranz RA, Lemons JA. Growth failure in the preterm infant: can we catch up? Seminars in Perinatology. 2003;27(4):302-10.
15. Bertino E, Coscia A, Mombro M, Boni L, Rossetti G, Fabris C, et al. Postnatal weight increase and growth velocity of very low birthweight infants. Arch Dis Child Fetal Neonatal. [Original]. 2006;91:F349-F56.
16. Ehrenkranz RA, Dusick AM, Vohr BR, Wright LL, Wrage LA, Poole WK. Growth in the Neonatal Intensive Care Unit Influences Neurodevelopmental and Growth Outcomes of Extremely Low Birth Weight Infants. Pediatrics. 2006;117(1253-1261).
17. IOM. Institute of Medicine. National Academy of Sciences. Preterm Birth: Causes, Consequences, and Prevention. 2007 [16/03/2011]; Available from: http://www.nap.edu/catalog/11622.html.
18. Lubchenco LO, Hansman C, Dressler M, Boyd E. Intrauterine growth as estimated from live-born birth weight data at 24 to 42 weeks of gestation. Pediatrics. 1963;32:793-800.
19. Davidson S, Sokolover N, Erlich A, Litwin A, Linder N, Sirota L. New and Improved Israeli Reference of Birth Weight, Birth Length and Head Circumference by Gestational Age: A Hospital-Based Study. IMAJ. 2008;10:130
20. Ferdynus C, Quantin C, Abrahamowicz M, Platt R, Burguet A, Sagot P, et al. Can Birth Weight Standards Based on Healthy Populations Improve the Identification of Small-for-Gestational-Age Newborns at Risk of Adverse Neonatal Outcomes? Pediatrics. 2009;123:723-30.
21. Silveira RC, Procianoy RS. Crescimento nos primeiros anos de vida de recém-nascidos de muito baixo peso. In: Procianoy RS, Leone CR, editors. Programa de Atualização em Neonatologia (PRORN)/Sociedade Brasileira de Pediatria. Porto Alegre: Artmed/Panamericana Editora; 2003. p. 49-86.
22. Thureen PJ. The neonatologists dilemma: catch-up growth or beneficial undernutrition in very low birth weight infants - what are optimal growth rates? J Pediatr Gastroenterol Nutr. 2007;45(Suppl 3):S152-4.
23. Madden J, Kobaly K, Minich N, Schluchter M, Wilson-Costello D, Hack M. Improved weight attainment of extremely low-gestational-age infants with bronchopulmonary dysplasia. Journal of Perinatology. 2010;30:103-11.
24. Berry MA, Abrahamowicz M, Usher RH. Factors Associated With Growth of Extremely Premature Infants During Initial Hospitalization. Pediatrics. 1997;100(4):640-46.
25. CRIB Investigators Group. Clinical Risk Index For Babies. Lancet. 1993;342:193-8.
26. Sarquis ALF, Miyaki M, Cat MNL. Aplicação do escore CRIB para avaliar o risco de mortalidadade neonatal. J Pediatr. 2002;78(3):225
27. Olsen IE, Richardson DK, Schmid CH, Ausman LM, Dwyer JT. Intersite Differences in Weight Growth Velocity of Extremely Premature Infants. Pediatrics. 2002;110:1125
28. Jobe AH. Lets feed the preterm lung. J Pediatr. 2006;82(3):165-66.
29. Cole CR, Hansen NI, Higgins RD, Ziegler TR, Stoll BJ. Very Low Birth Weight Preterm Infants With Surgical Short Bowel Syndrome: Incidence, Morbidity and Mortality, and Growth Outcomes at 18 to 22 Months. Pediatrics. 2008;122:573-82.
30. Mestan K, Yu Y, Matoba N, Cerda S, Demmin B, Pearson C, et al. Placental Inflammatory Response Is Associated With Poor Neonatal Growth: Preterm Birth Cohort Study. Pediatrics. 2010;125:891-98.
31. Sichieri R, Fonseca VM, Hoffman D, Trugo NMF, Moura AS. Lack of association between iron status at birth and growth of preterm infants. Rev Saúde Pública. 2006;40(4):641
32. Paiva AP, Rondó PHC, Pagliussi RA, Latorre MROO, Cardoso MAA, Gondim SRR. Relationship between the iron status of pregnant women and their newborns Rev Saúde Pública. 2007;41(3):321-7.
33. Shah MD, Shah SR. Nutrient Deficiencies in the Premature Infant Pediatr Clin N Am. 2009;56:1069-83.
34. Guyton AC. Tratado de fisiologia médica. 6a ed . Rio de Janeiro:Guanabara;. 1986;p. 50
35. Uliani ACCA, Carvalho R, Barros Filho AA. Evolução ponderal de recém-nascidos de muito baixo peso. J Pediatr. 1996;72(6):388
36. Cooke RJ, Embleton ND. Feeding issues in preterm infants. Arch Dis Child Fetal Neonatal. 2000;83:F215-8.
37. Anchieta LM, Xavier CC, Colosimo EA. Crescimento de recém-nascidos pré-termo nas primeiras 12 semanas de vida. J Pediatr. 2004;80(4):267-76.
38. Clark RH, Thomas P, Peabody J. Extrauterine Growth Restriction Remains a Serious Problem in Prematurely Born Neonates. Pediatrics. 2003;111:986-90.
39. Martin CR, Brown YF, Ehrenkranz RA, OShea TM, Allred EN, Belfort MB, et al. Nutritional Practices and Growth Velocity in the First Month of Life in Extremely Premature Infants. Pediatrics. 2009;124:649-57.
40. Palencia D, Mendoza CJ, Torres J, Echandia CA. Kangaroo mother program: physical growth and morbidity in a cohort of children, followed from 40 weeks of postconceptional age until first year. Colomb Med. 2009;40:292-9.
41. Cooke RJ. Postnatal growth and development in the preterm and small for gestational age infant. Nestle Nutr Workshop Ser Pediatr Program. 2010;65:85-95.
42. 42. Moreira MEL, Méio MDBB, Morsch DS. Crescimento e neurodesenvolvimento a médio e longo prazos do recém-nascido com crescimento intrauterino restrito. In: Procianoy RS, Leone CR, editors. Programa de Atualização em Neonatologia (PRORN)/Sociedade Brasileira de Pediatria. Porto Alegre: Artmed Editora; 2010. p. 9-37.
43. Xavier CC, Abdallah VOS, Silva BR, Mucillo G, Jorge SM, Barbieri MA. Crescimento de recém-nascidos pré-termo. J Pediatr. 1995;71(1):22-7.
44. Fenton TR. A new growth chart for preterm babies: Babson and Bendas chart updated with recent data and a new format. BMC Pediatr. 2003 Dec 16;3:13.
45. Fenton TR, Sauve RS. Using the LMS method to calculate z-scores for the Fenton preterm infant growth chart. Eur J Clin Nutr. 2007 Dec;61(12):1380-5.
46. WHO. 2006 [2011]; Available from: www.who.int/childgrowth/standards.
47. Greer FR. Long-term adverse outcomes of low birth weight, increased somatic growth rates, and alterations of body composition in the premature infant: review of the evidence. J Pediatr Gastroenterol Nutr. 2007;45(Suppl 3):S147-51.
48. Sherry B, Mei Z, Grummer-Strawn L, Dietz WH. Evaluation of and recommendations for growth references for very low birth weight infants in the United states. Pediatrics. 2003;111:750-8.
49. Patel AL, Engstrom JL, Meier PP, Jegier BJ, Kimura RE. Calculating Postnatal Growth Velocity in Very Low Birth Weight (VLBW) Premature Infants. J Perinatol. 2009;29(9):618-22.
50. Anchieta LM, Xavier CC, Colosimo EA. Velocidade de crescimento de recém-nascidos pré-termo adequados para a idade gestacional. J Pediatr. 2004;80(5):417-24.
51. Ehrenkranz RA, Younes N, Lemons JA, Fanaroff AA, Donovan EF, Wright LL, et al. Longitudinal Growth of Hospitalized Very Low Birth Weight Infants. Pediatrics. 1999;104(2):280-89.
52. Barker DJ, Osmond C, Forsén RJ, Kajantie E, Eriksson JG. Trajectories of growth among children who have coronary events as adults. N Engl J Med. 2005;353:1802-9.
53. Sullivan MC, McGrath MM, Hawes K, Lester BM. Growth Trajectories of Preterm Infants: Birth to 12 Years. J Pediatr Health Care. [Original]. 2008;22:83-93.
54. Olsen IE, Lawson ML, Meinzen-Derr J, Saps-ford AL, Schibler KR, Donovan EF, et al. Use of a Body Proportionality Index for Growth Assessment of Preterm Infants. J Pediatr 2009;154:486-91.
55. Cardoso LEB, Falcão MC. Importância da avaliação nutricional de recém-nascidos pré-termo por meio de relações antropométricas. Rev Paul Pediatria. 2007;25(2):135-41.
56. Bernardi JLD, Goulart AL, Amancio OMS. Growth and energy and protein intake of preterm newborns in the first year of gestation-corrected age. Sao Paulo Med J/Rev Paul Med. [Original]. 2003;121(1):5-8.
57. Uthaya S, Thomas EL, Hamilton G, Doré CJ, Bell J, Modi N. Altered adiposity after extremely preterm birth. Pediatr Res. 2005;57:211-5.
58. Knops NBB, Sneeuw KCA, Brand R, Hille ETM, Ouden ALd, Wit J-M, et al. Catch-up growth up to ten years of age in children born very preterm or with very low birth weight. BMC Pediatrics. [Original]. 2005;5:26.
59. Finken MJJ, Dekker FW, Zegher F, Wit JM. Long-term Height Gain of Prematurely Born Children With Neonatal Growth Restraint: Parallellism With the Growth Pattern of Short Children Born Small for Gestational Age. Pediatrics. 2006;118:640-43.
60. Ornelas SL, Xavier CC, Colosimo EA. Crescimento de recém-nascidos pré-termo pequenos para a idade gestacional. J Pediatr. 2002;78(3):230-6.
61. Brandt I, Sticker EJ, Lentze MJ. Catch-up growth of head circumference of very low birth weight, small for gestational age pre-term infants and mental development to adulthood. J pediatr. 2003;142:463-8.
62. Brandt I, Sticker EJ, Gausche R, Lentze MJ. Catch-up growth of supine lenght/height of very low birth weight, small for gestational age preterm infants to adulthood. J Pediatr. 2005;147:662-8.
63. Martinez FE. Uso de nutrição parenteral no período neonatal: princípios e desafios. Programa de Atualização em Neonatologia. Porto Alegre: Artmed/Panamericana; 2003. p. 29-58.
64. Monte LF, Silva-Filho LV, Miyoshi MH, Rozov T. Displasia broncopulmonar. J Pediatr. 2005;81(2):99-100.